
Zawartość
- Przyczyny
- Objawy
- Egzaminy i testy
- Leczenie
- Outlook (prognozy)
- Możliwe komplikacje
- Kiedy skontaktować się z lekarzem
- Zapobieganie
- Alternatywne nazwy
- Obrazy
- Referencje
- Data przeglądu 5/16/2018
Podwójna komora lewej komory (DILV) to wada serca obecna od urodzenia (wrodzona). Wpływa na zawory i komory serca. Dzieci urodzone z tą chorobą mają tylko jedną pracującą komorę pompującą (komorę) w sercu.
Przyczyny
DILV jest jedną z kilku wad serca znanych jako pojedyncze (lub wspólne) wady komór. Ludzie z DILV mają dużą lewą komorę i małą prawą komorę. Lewa komora jest komorą pompowania serca, która wysyła do ciała krew bogatą w tlen. Prawa komora to komora pompowania, która wysyła krew ubogą w tlen do płuc.
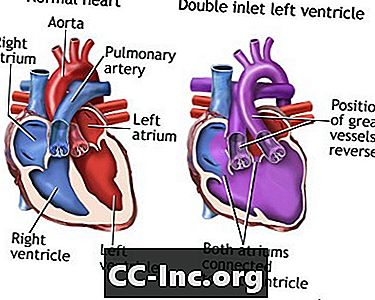
W normalnym sercu prawa i lewa komora otrzymują krew z prawego i lewego przedsionka. Przedsionki to górne komory serca. Krew uboga w tlen powracająca z ciała płynie do prawego przedsionka i prawej komory. Prawa komora następnie pompuje krew do tętnicy płucnej. To jest naczynie krwionośne, które przenosi krew do płuc, aby zebrać tlen.
Krew ze świeżym tlenem wraca do lewego przedsionka i lewej komory. Następnie aorta przenosi bogatą w tlen krew do reszty ciała z lewej komory. Aorta jest główną arterią prowadzącą z serca.
U osób z DILV rozwija się tylko lewa komora. Oba przedsionki opróżniają krew do tej komory. Oznacza to, że bogata w tlen krew miesza się z krwią ubogą w tlen. Mieszanina jest następnie pompowana do ciała i płuc.
DILV może się zdarzyć, jeśli duże naczynia krwionośne pochodzące z serca są w niewłaściwych pozycjach. Aorta powstaje z małej prawej komory, a tętnica płucna powstaje z lewej komory. Może również wystąpić, gdy tętnice znajdują się w normalnych pozycjach i powstają ze zwykłych komór. W tym przypadku krew przepływa z lewej do prawej komory przez otwór między komorami zwany ubytkiem przegrody międzykomorowej (VSD).
DILV jest bardzo rzadki. Dokładna przyczyna jest nieznana. Problem najprawdopodobniej pojawia się na początku ciąży, kiedy rozwija się serce dziecka. Ludzie z DILV często mają również inne problemy z sercem, takie jak:
- Koarktacja aorty (zwężenie aorty)
- Tętnica płucna (zastawka płucna serca nie jest prawidłowo uformowana)
- Zwężenie zastawki płucnej (zwężenie zastawki płucnej)
Objawy
Objawy DILV mogą obejmować:
- Niebieskawy kolor skóry i warg (sinica) ze względu na niski poziom tlenu we krwi
- Brak przyrostu wagi i wzrostu
- Blada skóra (bladość)
- Słabe karmienie się łatwo zmęczy
- Wyzysk
- Opuchnięte nogi lub brzuch
- Problemy z oddychaniem
Egzaminy i testy
Znaki DILV mogą obejmować:
- Nieprawidłowy rytm serca, jak widać na elektrokardiogramie
- Gromadzenie się płynu wokół płuc
- Niewydolność serca
- Szmer serca
- Szybkie bicie serca
Testy diagnostyczne DILV mogą obejmować:
- Rentgen klatki piersiowej
- Pomiar aktywności elektrycznej serca (elektrokardiogram lub EKG)
- Badanie ultrasonograficzne serca (echokardiogram)
- Wprowadzanie cienkiej, elastycznej rurki do serca w celu zbadania tętnic (cewnikowanie serca)
- MRI serca
Leczenie
Operacja jest konieczna, aby poprawić krążenie krwi w organizmie i do płuc. Najczęstszymi operacjami leczenia DILV są serie dwóch do trzech operacji. Operacje te są podobne do stosowanych w leczeniu zespołu hipoplastycznego lewego serca i atrezji zastawki trójdzielnej.
Pierwsza operacja może być potrzebna, gdy dziecko ma zaledwie kilka dni. W większości przypadków dziecko może wrócić do domu ze szpitala. Dziecko będzie najczęściej musiało codziennie przyjmować leki i być uważnie obserwowane przez lekarza serca (kardiologa). Lekarz dziecka określi, kiedy należy wykonać drugi etap zabiegu.
Następna operacja (lub pierwsza operacja, jeśli dziecko nie potrzebowało procedury jako noworodka) jest nazywana dwukierunkową procedurą Glenna lub zastawką Hemifontana. Ta operacja jest zwykle wykonywana, gdy dziecko ma od 4 do 6 miesięcy.
Nawet po powyższych operacjach dziecko może nadal wyglądać na niebieskie (cyjanotyczne). Ostatnim krokiem jest procedura Fontana. Ta operacja jest najczęściej wykonywana, gdy dziecko ma 18 miesięcy do 3 lat. Po tym ostatnim kroku dziecko nie jest już niebieskie.
Operacja Fontana nie powoduje normalnego krążenia w ciele. Ale poprawia przepływ krwi na tyle, by dziecko mogło żyć i rosnąć.
Dziecko może potrzebować więcej operacji na inne wady lub przedłużyć przeżycie podczas oczekiwania na procedurę Fontana.
Twoje dziecko może wymagać przyjmowania leków przed i po zabiegu. Mogą to być:
- Leki przeciwzakrzepowe zapobiegające krzepnięciu krwi
- Inhibitory ACE w celu obniżenia ciśnienia krwi
- Digoksyna, która pomaga w kontrakcie z sercem
- Pigułki wodne (diuretyki) w celu zmniejszenia obrzęku ciała
Zaleca się przeszczep serca, jeśli powyższe metody zawiodą.
Outlook (prognozy)
DILV to bardzo złożona wada serca, która nie jest łatwa do leczenia. Jak dobrze dziecko robi zależy od:
- Ogólny stan dziecka w momencie diagnozy i leczenia.
- Jeśli są inne problemy z sercem.
- Jak poważna jest wada.
Po zabiegu wiele niemowląt z DILV żyje jako dorośli. Ale będą one wymagały dożywotnich obserwacji. Mogą również napotkać komplikacje i być może będą musieli ograniczyć swoją aktywność fizyczną.
Możliwe komplikacje
Komplikacje DILV obejmują:
- Clubbing (pogrubienie łóżek paznokci) na palcach i palcach (późny znak)
- Niewydolność serca
- Częste zapalenie płuc
- Problemy z rytmem serca
- Śmierć
Kiedy skontaktować się z lekarzem
Zadzwoń do swojego lekarza, jeśli Twoje dziecko:
- Wydaje się, że łatwo się męczy
- Ma problemy z oddychaniem
- Ma niebieskawą skórę lub usta
Porozmawiaj również ze swoim dostawcą, jeśli Twoje dziecko nie rośnie lub nie przybiera na wadze.
Zapobieganie
Nie ma znanej profilaktyki.
Alternatywne nazwy
DILV; Pojedyncza komora; Wspólna komora; Serce jednokomorowe; Jednokomorowe serce typu lewej komory; Wrodzona wada serca - DILV; Cyjanotyczna wada serca - DILV; Wada wrodzona - DILV
Obrazy
Podwójna wlot lewej komory
Referencje
Jacobs ML. Funkcjonalnie jednokomorowe serce i operacja Fontana. W: Mavroudis C, Backer C, eds. Kardiochirurgia dziecięca. 4 ed. Oxford, Wielka Brytania: Wiley-Blackwell; 2013; rozdz. 28.
Kanter KR. Zarządzanie pojedynczą komorą i połączeniami kawopłucnymi. W: Sellke FW, del Nido PJ, Swanson SJ, eds. Sabiston i Spencer Surgery of the Chest. 9th ed. Filadelfia, PA: Elsevier; 2016: rozdz. 129.
Kliegman RM, Stanton BF, St. Geme JW, Schor NF. Cyjanotyczna wrodzona choroba serca: zmiany związane ze zwiększonym przepływem krwi w płucach. W: Kliegman RM, Stanton BF, St. Geme JW, Schor NF, eds. Nelson Textbook of Pediatrics. 20 ed. Filadelfia, PA: Elsevier; 2016: rozdz. 431.
Data przeglądu 5/16/2018
Zaktualizowali: Michael A. Chen, MD, PhD, docent medycyny, oddział kardiologii, Harborview Medical Center, University of Washington Medical School, Seattle, WA. Recenzował także David Zieve, MD, MHA, dyrektor medyczny, Brenda Conaway, dyrektor redakcyjny i A.D.A.M. Zespół redakcyjny.