
Zawartość
- Co to jest angioplastyka?
- Dlaczego potrzebuję angioplastyki?
- Jakie jest ryzyko angioplastyki?
- Jak przygotować się do angioplastyki?
- Co dzieje się podczas angioplastyki?
- Co dzieje się po angioplastyce?
- Następne kroki
Co to jest angioplastyka?
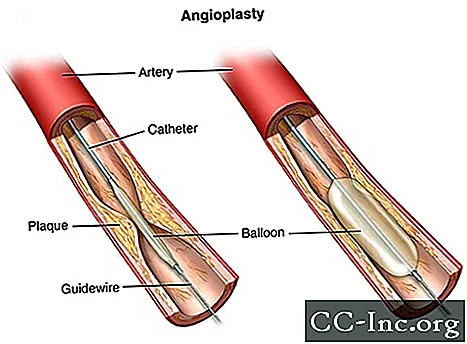
Angioplastyka to zabieg służący do otwierania zablokowanych tętnic wieńcowych spowodowanych chorobą wieńcową. Przywraca dopływ krwi do mięśnia sercowego bez operacji na otwartym sercu. Angioplastykę można wykonać w sytuacjach nagłych, takich jak zawał serca. Lub można to zrobić jako operację planową, jeśli Twój lekarz podejrzewa, że masz chorobę serca. Angioplastyka jest również nazywana przezskórną interwencją wieńcową (PCI).
W przypadku angioplastyki długa, cienka rurka (cewnik) jest umieszczana w naczyniu krwionośnym i kierowana do zablokowanej tętnicy wieńcowej. Cewnik ma na końcu mały balonik. Po umieszczeniu cewnika na miejscu balon jest napełniany w zwężonym obszarze tętnicy serca. Powoduje to dociśnięcie płytki nazębnej lub skrzepu krwi do boków tętnicy, zapewniając więcej miejsca na przepływ krwi.
Podczas operacji pracownik służby zdrowia używa fluoroskopii. Fluoroskopia to szczególny rodzaj prześwietlenia, który przypomina „film” rentgenowski. Pomaga lekarzowi znaleźć blokady w tętnicach serca, ponieważ kontrastowy barwnik przemieszcza się przez tętnice. Nazywa się to koronarografią.
Lekarz może zdecydować, że potrzebujesz innego rodzaju procedury.Może to obejmować usunięcie płytki nazębnej (aterektomia) w miejscu zwężenia tętnicy. W aterektomii lekarz może użyć cewnika z obrotową końcówką. Kiedy cewnik dotrze do zwężonego miejsca w tętnicy, blaszka jest przerywana lub odcinana, aby otworzyć tętnicę.
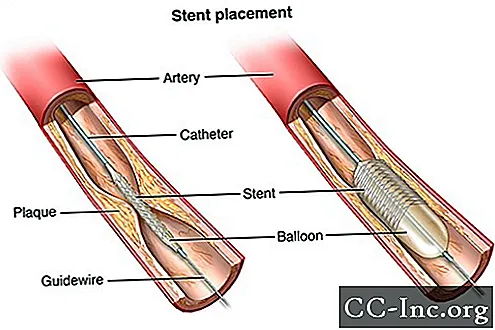
Stenty
Stenty wieńcowe są obecnie stosowane w prawie wszystkich zabiegach angioplastyki. Stent to maleńka, rozszerzalna cewka z metalowej siatki. Wprowadza się go do nowo otwartego obszaru tętnicy, aby zapobiec ponownemu zwężeniu lub zamknięciu tętnicy.
Po umieszczeniu stentu tkanka zacznie pokrywać stent jak warstwę skóry. Stent zostanie całkowicie wyłożony tkanką w ciągu 3 do 12 miesięcy, w zależności od tego, czy stent ma powłokę lekarską, czy nie. Pacjent może otrzymać leki przeciwpłytkowe w celu zmniejszenia „lepkości” płytek krwi. Płytki krwi to specjalne komórki krwi, które zlepiają się ze sobą, aby zatrzymać krwawienie. Lek może również zapobiegać tworzeniu się skrzepów krwi wewnątrz stentu. Twój zespół medyczny poda szczegółowe instrukcje, które leki należy przyjmować i jak długo.
Większość stentów jest powlekana lekiem, aby zapobiec tworzeniu się tkanki bliznowatej wewnątrz stentu. Takie stenty nazywane są stentami uwalniającymi leki (DES). W naczyniu krwionośnym uwalniają lek, który spowalnia przerost tkanki w stencie. Pomaga to zapobiec ponownemu zwężeniu naczynia krwionośnego. Niektóre stenty nie mają tej powłoki lekarskiej i są nazywane stentami z gołego metalu (BMS). Mogą mieć wyższe wskaźniki zwężenia, ale nie wymagają długotrwałego stosowania leków przeciwpłytkowych. Może to być preferowany stent u osób, u których występuje wysokie ryzyko krwawienia.
Ponieważ stenty mogą zostać zablokowane, ważne jest, aby porozmawiać z zespołem opieki zdrowotnej o tym, co należy zrobić, jeśli po założeniu stentu odczuwa się ból w klatce piersiowej.
Jeśli wewnątrz stentu utworzy się blizna, może być konieczne powtórzenie procedury. Może to być angioplastyka balonowa lub drugi stent. W niektórych przypadkach radioterapia może być prowadzona przez cewnik umieszczony w pobliżu tkanki bliznowatej, aby zatrzymać wzrost tkanki bliznowatej i otworzyć naczynie. Nazywa się to brachyterapią.
Dlaczego potrzebuję angioplastyki?
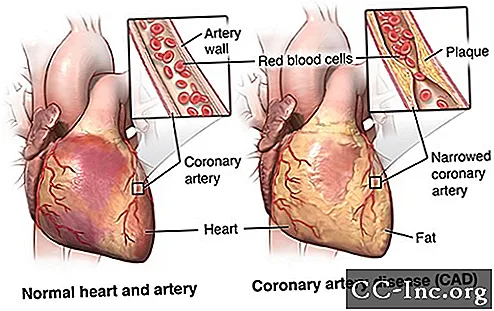
Angioplastyka jest wykonywana w celu przywrócenia przepływu krwi w tętnicy wieńcowej, gdy zwężona tętnica znajduje się w miejscu, do którego można dotrzeć w ten sposób. Nie wszystkie choroby wieńcowe (CAD) można leczyć za pomocą angioplastyki. Twój lekarz zadecyduje o najlepszym sposobie leczenia CAD w zależności od okoliczności.
Jakie jest ryzyko angioplastyki?
Możliwe zagrożenia związane z angioplastyką, stentowaniem, aterektomią i powiązanymi procedurami obejmują:
Krwawienie w miejscu wprowadzenia cewnika do ciała (zwykle w pachwinie, nadgarstku lub ramieniu)
Zakrzep krwi lub uszkodzenie naczynia krwionośnego przez cewnik
Zakrzep krwi w leczonym naczyniu krwionośnym
Infekcja w miejscu wprowadzenia cewnika
Nieprawidłowe rytmy serca
Zawał serca
Uderzenie
Ból lub dyskomfort w klatce piersiowej
Pęknięcie tętnicy wieńcowej lub całkowite zamknięcie tętnicy wieńcowej wymagające operacji na otwartym sercu
Reakcja alergiczna na zastosowany barwnik kontrastowy
Uszkodzenie nerek od barwnika kontrastowego
Możesz zapytać swój zespół medyczny o ilość promieniowania używanego podczas zabiegu i ryzyko związane z twoją konkretną sytuacją. Dobrym pomysłem jest prowadzenie rejestru narażenia na promieniowanie, takiego jak poprzednie skany i inne rodzaje promieni rentgenowskich, aby można było poinformować o tym zespół medyczny. Ryzyko związane z narażeniem na promieniowanie może być związane z całkowitą liczbą promieni rentgenowskich lub zabiegów w długim okresie.
Dla niektórych osób konieczność leżenia nieruchomo na stole zabiegowym przez cały czas zabiegu może powodować dyskomfort lub ból.
W zależności od twojego stanu zdrowia mogą istnieć inne zagrożenia. Przed zabiegiem omów wszelkie wątpliwości ze swoim zespołem medycznym.
Jak przygotować się do angioplastyki?
Twój zespół medyczny wyjaśni ci procedurę i możesz zadawać pytania.
Zostaniesz poproszony o podpisanie formularza zgody, który daje zgodę na wykonanie procedury. Przeczytaj uważnie formularz i zadawaj pytania, jeśli coś jest niejasne.
Poinformuj swój zespół medyczny, jeśli kiedykolwiek miałeś reakcję na jakikolwiek kontrastowy barwnik lub jeśli jesteś uczulony na jod.
Poinformuj swój zespół medyczny, jeśli jesteś wrażliwy lub uczulony na jakiekolwiek leki, lateks, taśmę oraz znieczulenie miejscowe lub ogólne.
Postępuj zgodnie ze wskazówkami dotyczącymi niejedzenia i picia przed operacją.
Poinformuj swój zespół medyczny, jeśli jesteś w ciąży lub podejrzewasz, że możesz być. Narażenie na promieniowanie podczas ciąży może prowadzić do wad wrodzonych.
Poinformuj personel medyczny, jeśli masz jakiekolwiek kolczyki na klatce piersiowej lub brzuchu (brzuch).
Poinformuj personel medyczny o wszystkich przyjmowanych lekach na receptę i bez recepty, witaminach, ziołach i suplementach.
Poinformuj personel medyczny, jeśli w przeszłości występowały u Ciebie zaburzenia krzepnięcia krwi lub jeśli przyjmujesz jakiekolwiek leki rozrzedzające krew (przeciwzakrzepowe lub przeciwpłytkowe), aspirynę lub inne leki wpływające na krzepnięcie krwi. Może być konieczne odstawienie niektórych z tych leków przed zabiegiem. Ale w przypadku planowanych zabiegów angioplastyki lekarz może zalecić dalsze przyjmowanie aspiryny i leków przeciwpłytkowych, więc koniecznie zapytaj.
Twój lekarz może zażądać badania krwi przed zabiegiem, aby dowiedzieć się, jak długo trwa krzepnięcie krwi. Można również wykonać inne badania krwi.
Poinformuj swój zespół medyczny, jeśli masz rozrusznik serca lub inne wszczepione urządzenie.
Przed zabiegiem możesz otrzymać środek uspokajający, który pomoże Ci się zrelaksować.
W zależności od stanu zdrowia lekarz może udzielić Ci innych instrukcji, jak się przygotować.
Co dzieje się podczas angioplastyki?
Angioplastykę można wykonać podczas pobytu w szpitalu. Procedury mogą się różnić w zależności od stanu pacjenta i praktyki lekarza. Większość osób po angioplastyce i założeniu stentu jest monitorowana przez noc w szpitalu.
Ogólnie rzecz biorąc, angioplastyka przebiega zgodnie z tym procesem:
Zostaniesz poproszony o zdjęcie biżuterii lub innych przedmiotów, które mogą przeszkadzać w zabiegu. Jeśli używasz któregokolwiek z nich, możesz nosić protezy lub aparat słuchowy.
Zostaniesz poproszony o zdjęcie ubrania i otrzymasz suknię do noszenia.
Przed zabiegiem zostaniesz poproszony o opróżnienie pęcherza.
Jeśli w okolicy wprowadzenia cewnika (często w okolicy pachwiny) jest dużo włosów, można je zgolić.
Linia IV (dożylna) zostanie uruchomiona w dłoni lub ramieniu przed zabiegiem. Będzie on używany do wstrzykiwania leków i, w razie potrzeby, do podawania płynów dożylnych.
Zostaniesz umieszczony na plecach na stole zabiegowym.
Zostaniesz połączony z monitorem elektrokardiogramu (EKG), który rejestruje aktywność elektryczną serca i monitoruje tętno za pomocą elektrod przyklejonych do skóry. Twoje parametry życiowe (tętno, ciśnienie krwi, częstość oddechów i poziom tlenu) będą monitorowane podczas zabiegu.
W pokoju będzie kilka ekranów monitorów, pokazujących parametry życiowe, obrazy cewnika przemieszczanego przez twoje ciało do serca oraz struktury twojego serca podczas wstrzykiwania barwnika.
W IV znajdziesz środek uspokajający, który pomoże Ci się zrelaksować. Jednak prawdopodobnie podczas zabiegu pozostaniesz przytomny.
Twoje tętno poniżej miejsca wprowadzenia cewnika zostanie sprawdzone i zaznaczone, aby można było łatwo sprawdzić krążenie do kończyny poniżej miejsca wprowadzenia cewnika w trakcie i po zabiegu.
Miejscowe znieczulenie zostanie wstrzyknięte w skórę w miejscu wprowadzenia. Może to być w nodze, ramieniu lub nadgarstku. Możesz odczuwać pieczenie w tym miejscu przez kilka sekund po wstrzyknięciu środka znieczulającego.
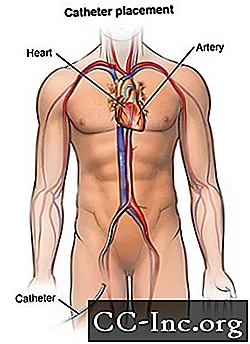
Po wywołaniu znieczulenia miejscowego do naczynia krwionośnego (często w pachwinie) zostanie wprowadzona koszulka lub introduktor. Jest to plastikowa rurka, przez którą cewnik zostanie wprowadzony do naczynia krwionośnego i wprowadzony do serca.
Cewnik zostanie przewleczony przez osłonkę do naczynia krwionośnego. Lekarz wprowadzi cewnik przez aortę do serca. Fluoroskopia zostanie zastosowana, aby zobaczyć, jak cewnik jest wprowadzany do serca.
Cewnik zostanie wkręcony do tętnic wieńcowych. Po założeniu cewnika, przez cewnik zostanie wstrzyknięty barwnik kontrastowy do tętnic wieńcowych, aby zobaczyć zwężone obszary. Możesz poczuć pewne efekty, gdy kontrastowy barwnik zostanie wstrzyknięty do linii kroplówki. Efekty te obejmują uczucie zaczerwienienia, słony lub metaliczny posmak w ustach lub krótki ból głowy. Efekty te trwają zwykle tylko kilka chwil.
Należy poinformować lekarza, jeśli wystąpią jakiekolwiek problemy z oddychaniem, pocenie się, drętwienie, swędzenie, nudności lub wymioty, dreszcze lub kołatanie serca.
Po wstrzyknięciu barwnika kontrastowego zostanie wykonana seria szybkich zdjęć rentgenowskich serca i tętnic wieńcowych. Możesz zostać poproszony o wzięcie głębokiego oddechu i wstrzymanie go przez kilka sekund w tym czasie.
Kiedy lekarz zlokalizuje zwężoną tętnicę, cewnik zostanie przesunięty do tego miejsca, a balon zostanie napełniony, aby otworzyć tętnicę. W tym momencie możesz odczuwać ból w klatce piersiowej lub dyskomfort, ponieważ przepływ krwi jest tymczasowo blokowany przez napompowany balon. Każdy dyskomfort lub ból w klatce piersiowej powinien ustąpić po opróżnieniu balonu. Jeśli jednak zauważysz jakikolwiek utrzymujący się dyskomfort lub ból, taki jak ból w klatce piersiowej, ból szyi lub szczęki, ból pleców, ból ramienia, duszność lub problemy z oddychaniem, natychmiast skontaktuj się z lekarzem.
Lekarz może kilkakrotnie nadmuchać i opróżnić balon. W tym momencie można podjąć decyzję o założeniu stentu w celu utrzymania otwartej tętnicy. W niektórych przypadkach stent można wprowadzić do tętnicy przed napełnieniem balonu. Następnie napełnienie balonu otworzy tętnicę i całkowicie rozszerzy stent.
Po otwarciu tętnicy lekarz wykona pomiary, zdjęcia lub angiogramy. Po ustaleniu, że tętnica jest wystarczająco otwarta, cewnik zostanie usunięty.
Wyciąga się koszulkę lub introduktor, a miejsce wprowadzenia można zamknąć za pomocą urządzenia zamykającego, które wykorzystuje kolagen do uszczelnienia otworu w tętnicy, za pomocą szwów lub ręcznego nacisku na obszar, aby zapobiec krwawieniu naczynia krwionośnego . Lekarz zdecyduje, która metoda jest dla Ciebie najlepsza.
Jeśli używane jest urządzenie zamykające, na miejsce zostanie nałożony sterylny opatrunek. Jeśli stosuje się ucisk ręczny, lekarz (lub asystent) będzie naciskał miejsce wprowadzenia, tak aby na zewnątrz naczynia krwionośnego utworzył się skrzep, aby zapobiec krwawieniu. Po ustaniu krwawienia na miejscu zostanie założony bardzo ciasny bandaż.
Personel pomoże ci zsunąć się ze stołu na nosze, abyś mógł zostać zabrany na miejsce pooperacyjne. UWAGA: Jeśli wstawka była w pachwinie, nie będziesz mógł zginać nogi przez kilka godzin. Jeśli miejsce wprowadzenia znajdowało się w ramieniu, ramię będzie utrzymywane uniesione na poduszkach i wyprostowane poprzez umieszczenie ramienia w osłonie ramienia (plastikowej płycie ramienia przeznaczonej do unieruchomienia stawu łokciowego). Ponadto wokół ramienia w pobliżu miejsca wprowadzenia można zamocować plastikową opaskę (która działa jak pasek wokół talii). Opaska będzie poluzowywana w określonych odstępach czasu, a następnie usuwana, gdy lekarz zdecyduje, że ciśnienie nie jest już potrzebne.
Co dzieje się po angioplastyce?
W szpitalu
Po zabiegu możesz zostać zabrany do sali pooperacyjnej na obserwację lub z powrotem na salę szpitalną. Po zabiegu pozostaniesz w łóżku przez kilka godzin. Pielęgniarka będzie monitorować parametry życiowe, miejsce wprowadzenia oraz krążenie i czucie w dotkniętej chorobą nodze lub ramieniu.
Należy natychmiast powiadomić pielęgniarkę, jeśli poczujesz ból lub ucisk w klatce piersiowej lub jakikolwiek inny ból, a także uczucie ciepła, krwawienia lub bólu w miejscu wprowadzenia.
Reszta łóżka może trwać od 2 do 6 godzin, w zależności od konkretnego stanu. Jeśli lekarz założył urządzenie zamykające, odpoczynek w łóżku może być krótszy.
W niektórych przypadkach koszulkę lub introduktor można pozostawić w miejscu wprowadzenia. Jeśli tak, to zagłówek będzie ostatni do momentu zdjęcia pochwy. Po zdjęciu pochwy możesz otrzymać lekki posiłek.
Możesz odczuwać potrzebę częstego oddawania moczu z powodu działania barwnika kontrastowego i zwiększonej ilości płynów. Będziesz musiał korzystać z basenu lub pisuaru podczas leżenia w łóżku, aby Twoja noga lub ręka nie były zgięte.
Po upływie określonego czasu leżenia w łóżku możesz wstać z łóżka. Pielęgniarka pomoże Ci wstać po raz pierwszy i sprawdzi ciśnienie krwi, gdy leżysz w łóżku, siedzisz i stoisz. Wstając, należy poruszać się powoli, aby uniknąć zawrotów głowy spowodowanych długim leżeniem w łóżku.
Możesz otrzymać lek przeciwbólowy na ból lub dyskomfort w miejscu wprowadzenia lub z powodu konieczności leżenia płasko i nieruchomo przez długi czas.
Będziesz zachęcany do picia wody i innych płynów, aby pomóc wypłukać kontrastowy barwnik z ciała.
Po zabiegu można wrócić do swojej zwykłej diety, chyba że lekarz zdecyduje inaczej.
Najprawdopodobniej spędzisz noc w szpitalu po zabiegu. W zależności od stanu zdrowia i wyników zabiegu pobyt może się wydłużyć. Otrzymasz szczegółowe instrukcje dotyczące wypisu i okresu rekonwalescencji.
W domu
W domu należy obserwować miejsce wprowadzenia pod kątem krwawienia, nietypowego bólu, obrzęku, nieprawidłowego przebarwienia lub zmiany temperatury. Mały siniak jest normalny. Jeśli zauważysz stałą lub dużą ilość krwi w miejscu, której nie można powstrzymać małym opatrunkiem, poinformuj o tym swój zespół medyczny.
Jeśli lekarz użył urządzenia zamykającego w miejscu wprowadzenia, otrzymasz szczegółowe informacje dotyczące rodzaju używanego urządzenia zamykającego i sposobu dbania o to miejsce. Pod skórą w miejscu pojawi się mały węzeł lub guzek. To normalne. W ciągu kilku tygodni węzeł powinien powoli znikać.
Ważne będzie, aby miejsce wprowadzenia było czyste i suche. Twój zespół medyczny przekaże Ci szczegółowe instrukcje dotyczące kąpieli. Ogólnie rzecz biorąc, nie używaj wanny ani wanny z hydromasażem ani nie pływaj, dopóki skóra się nie zagoi.
Możesz zostać zalecony, aby nie uczestniczyć w żadnych forsownych zajęciach. Twój zespół medyczny poinstruuje Cię, kiedy możesz wrócić do pracy i normalnych zajęć.
Poinformuj swój zespół medyczny, jeśli masz którekolwiek z poniższych:
Gorączka lub dreszcze
Zwiększony ból, zaczerwienienie, obrzęk, krwawienie lub inny drenaż z miejsca wprowadzenia
Chłód, drętwienie lub mrowienie lub inne zmiany w dotkniętej chorobą ręce lub nodze
Ból lub ucisk w klatce piersiowej, nudności lub wymioty, obfite pocenie się, zawroty głowy lub omdlenia
Po zabiegu lekarz może udzielić Ci innych instrukcji, w zależności od konkretnej sytuacji.
Następne kroki
Zanim zgodzisz się na test lub procedurę upewnij się, że wiesz:
Nazwa testu lub procedury
Powód wykonania testu lub procedury
Jakich wyników można się spodziewać i co one oznaczają
Ryzyko i korzyści wynikające z testu lub procedury
Jakie są możliwe skutki uboczne lub powikłania
Kiedy i gdzie masz mieć badanie lub procedurę
Kto wykona test lub procedurę i jakie są kwalifikacje tej osoby
Co by się stało, gdybyś nie miał testu lub procedury
Wszelkie alternatywne testy lub procedury do przemyślenia
Kiedy i jak uzyskasz wyniki
Do kogo zadzwonić po teście lub procedurze, jeśli masz pytania lub problemy
Ile będziesz musiał zapłacić za badanie lub procedurę