![[yjzvisuals.com] 3D Medical Animation - Colonoscopy Procedure](https://i.ytimg.com/vi/XHot6QBx2JQ/hqdefault.jpg)
Zawartość
- Cel testu
- Diagnoza
- Ryzyka i przeciwwskazania
- Przed testem
- Podczas testu
- Po teście
- Interpretacja wyników
W przypadku stwierdzenia jakichkolwiek nieprawidłowości można wykonać biopsję lub usunięcie polipów, aby pomóc w rozpoznaniu raka okrężnicy, polipów przedrakowych lub innych problemów, takich jak choroba zapalna jelit.
Cel testu
Kolonoskopię można wykonać jako test przesiewowy (przesiewowa kolonoskopia) w celu wyszukania jakichkolwiek oznak raka lub polipów lub jako test diagnostyczny (kolonoskopia diagnostyczna), gdy podejrzewa się pewne problemy.
Ekranizacja
Chociaż istnieją kontrowersje co do korzyści z niektórych badań przesiewowych w kierunku raka, takich jak testy PSA na raka prostaty, wyraźnie wykazano, że kolonoskopia przesiewowa zmniejsza ryzyko śmierci z powodu raka okrężnicy.
Kolonoskopia jest również nieco wyjątkowa wśród testów przesiewowych w kierunku raka. Większość testów przesiewowych jest wykonywana w celu wykrycia raka na jak najwcześniejszym etapie, co określa się jako „wczesne wykrycie”. Jednak kolonoskopia może również odgrywać rolę w zapobieganiu. Jeśli przedrakowy polip zostanie znaleziony i usunięty, zanim zdąży przekształcić się w guz nowotworowy, kolonoskopia może również zapobiec rak okrężnicy od wystąpienia w pierwszej kolejności.
W przypadku osób o średnim ryzyku zachorowania na raka okrężnicy niektóre organizacje medyczne zalecają przesiewową kolonoskopię w wieku 50 lat, a następnie co 10 lat, jeśli początkowo wyniki są prawidłowe. Alternatywnie, American Cancer Society zaleca badanie przesiewowe od 45 roku życia dla osób o średnim ryzyku. Badania przesiewowe są również zalecane w młodszym wieku (i częściej) u osób z czynnikami ryzyka raka okrężnicy, takimi jak:
- Rodzinna historia choroby
- Zespoły dziedziczne, takie jak zespół Lyncha lub rodzinna polipowatość gruczolakowata
- Historia przedrakowych polipów
- Historia zapalnych chorób jelit (IBS), takich jak choroba Leśniowskiego-Crohna lub wrzodziejące zapalenie jelita grubego. W przypadku IBS czasami trzeba będzie wykonywać kolonoskopię tak regularnie, jak co roku, aby ocenić poziom zapalenia i wpływ choroby na okrężnicę.
Diagnoza
Diagnostyczną kolonoskopię można zalecić osobom, które mają objawy lub oznaki raka okrężnicy, takie jak:
- Krwawienie z odbytnicy
- Zmiana nawyków jelitowych
- Zmiana koloru lub kształtu stolca
- Uczucie, jak potrzeba wypróżnienia, nawet po wypróżnieniu (parcie)
- Ból brzucha lub wzdęcia
- Niezamierzona utrata wagi
- Niewyjaśniona anemia
Guz lub zmiany w jelicie mogą sygnalizować obecność raka i zwykle potrzebna jest biopsja, aby potwierdzić lub odrzucić diagnozę.
Kolonoskopia może również wykryć:
- Polipy okrężnicy: zarówno przedrakowe, jak i nienowotworowe
- Źródło krwawienia z odbytu, jeśli występuje
- Wrzody
- Przetoki: w przypadku chorób takich jak choroba Leśniowskiego-Crohna mogą wystąpić nieprawidłowe przejścia między okrężnicą a innymi obszarami ciała, takimi jak skóra wokół odbytnicy.
Testy uzupełniające
Jeśli podczas kolonoskopii zostanie stwierdzony nieprawidłowy obszar lub guz w okrężnicy, do wykonania biopsji można użyć specjalnej końcówki na końcu kolonoskopu. Jeśli zostanie znaleziony polip, można go usunąć za pomocą pętli z drutu na kolonoskopie (polipektomia). Próbki są wysyłane do laboratorium w celu dalszych badań.
Ograniczenia
W przypadku około 10 procent osób nie można założyć kolonoskopu aż do początku okrężnicy (prawej okrężnicy) .W tej okolicy znajduje się znaczna liczba raków okrężnicy. Osoby te mogą potrzebować powtórnej kolonoskopii lub wirtualnej kolonoskopii w celu oceny tego obszaru.
Podobne testy
W przeciwieństwie do konwencjonalnej kolonoskopii, która jest inwazyjna, wirtualna kolonoskopia (zwana również kolonografią CT) obejmuje pośrednią obserwację okrężnicy za pomocą tomografii komputerowej po wypiciu roztworu kontrastowego. Wirtualna kolonoskopia jest zalecana co pięć lat, w porównaniu do 10 lat w przypadku konwencjonalnej procedury.
W przypadku osób o średnim ryzyku zachorowania na raka okrężnicy zabiegi zapewniają podobną skuteczność, chociaż wirtualna kolonoskopia jest mniej prawdopodobna, aby wykryć płaskie zmiany (zmiany siedzące) lub małe (poniżej 6 milimetrów) polipy. Dla osób z podwyższonym ryzykiem W przypadku raka okrężnicy, z objawami takimi jak krwawienie lub z nieswoistym zapaleniem jelit, preferowanym podejściem jest konwencjonalna kolonoskopia.
Jedną z wyraźnych zalet konwencjonalnej kolonoskopii jest to, że podczas zabiegu można wykonać biopsję lub usunięcie polipa. Jeśli jakiekolwiek z tych zmian zostaną wykryte podczas wirtualnej kolonoskopii, konieczne będzie wykonanie konwencjonalnej kolonoskopii (a okrężnica przygotowanie może wymagać powtórzenia, chyba że testy można wykonać tego samego dnia).
Inne testy
Inne testy były oceniane przez lata w celu wykrycia raka okrężnicy na najwcześniejszych etapach, chociaż żaden nie jest tak skuteczny jak kolonoskopia. Rozmaz gwajakowy (połączony z badaniem odbytnicy przez lekarza) lub badanie krwi utajonej w kale (testy wykonane na trzech oddzielnych wypróżnieniach w domu) mogą wykryć krew, a według National Cancer Institute rozmaz gwajakowy jest przydatnym testem przesiewowym kiedy robi się co rok do dwóch lat.
Oceniano również lewatywy baru, ale pomijają one znacznie więcej nowotworów niż podczas kolonoskopii.W tej procedurze badanie rentgenowskie jest wykonywane po wprowadzeniu baru do okrężnicy.
Elastyczna sigmoidoskopia jest kolejną opcją przesiewową, ale jej użycie spadło ze względu na większą skuteczność kolonoskopii.W sigmoidoskopii używa się rurki do badania przesiewowego w kierunku raka okrężnicy lub polipów podobnych do kolonoskopii, ale ocenia tylko lewą stronę okrężnicy. W związku z tym w sigmoidoskopii pomija się znaczną liczbę raków okrężnicy i polipów.
Ryzyka i przeciwwskazania
Jak każdy zabieg medyczny, kolonoskopia niesie ze sobą potencjalne ryzyko (niektóre związane z przygotowaniem testu, inne z samym zabiegiem), a także powody, dla których badanie nie powinno być wykonywane.
Ryzyko związane z przygotowaniem
Aby wykonać kolonoskopię, należy usunąć cały kał z okrężnicy. Lekarz doradzi, jakie kroki należy podjąć, aby to zrobić (dalsze szczegóły poniżej).
W wyniku tego wysiłku może wystąpić przeciążenie płynami (ze względu na dużą objętość płynu spożywanego z niektórymi środkami przeczyszczającymi) i zaburzenia równowagi elektrolitowej (z powodu stosowania lewatywy), ale jest to głównie problem dla osób z chorobami, takimi jak zastoinowa niewydolność serca lub choroba nerek.
Ryzyka związane z procedurami
Potencjalne zagrożenia związane z samą procedurą kolonoskopii obejmują:
- Krwawienie-Krwawienie występuje w mniej więcej 1 na 1000 kolonoskopii i jest bardziej prawdopodobne po usunięciu polipa.W większości przypadków krwawienie ustępuje samoistnie bez żadnego leczenia.
- Infekcja-Infekcje po kolonoskopii są rzadkie, ale są bardziej prawdopodobne przy nieodpowiednim przygotowaniu okrężnicy.
- Perforacja okrężnicy-Perforacja okrężnicy (rozerwanie okrężnicy) może wystąpić, gdy powietrze jest wstrzyknięte do okrężnicy lub gdy instrument przebije jelito. Badanie z 2013 roku obejmujące ponad 80 000 kolonoskopii opublikowanych w World Journal of Gastroenterology stwierdzili, że wskaźnik perforacji wyniósł 0,06%. Czynniki ryzyka obejmowały wiek, hospitalizację (na oddziale intensywnej terapii) w czasie zabiegu, ból brzucha w wywiadzie i chorobę Leśniowskiego-Crohna. W tym badaniu osoby, które miały biopsję lub usunięcie polipów, nie miały zwiększonego ryzyka perforacji.
- Zespół po polipektomii-Zespół po polipektomii występuje w przybliżeniu w 1 na 1000 kolonoskopii i występuje najczęściej po usunięciu polipa i zastosowaniu elektrokoagulacji (kauteryzacji lub pieczenia) w celu zatrzymania krwawienia u podstawy polipa. Objawy obejmują gorączkę, ból brzucha i podwyższoną liczbę białych krwinek.
- Ryzyko reakcji lub uczulenie na środek znieczulający używany do sedacji
Przeciwwskazania
Nie ma bezwzględnych przeciwwskazań do kolonoskopii, ale są szczególne sytuacje, w których należy rozważyć potencjalne korzyści z zabiegu w stosunku do zagrożeń, w tym przypadki piorunującego zapalenia okrężnicy z owrzodzeniami okrężnicy (może to zwiększyć ryzyko perforacji) i toksycznego rozdęcia okrężnicy .
Kolonoskopię należy wykonywać tylko wtedy, gdy jest to absolutnie konieczne w czasie ciąży (np. W przypadku podejrzenia raka okrężnicy lub gdy zamiast operacji okrężnicy można zastosować kolonoskopię).
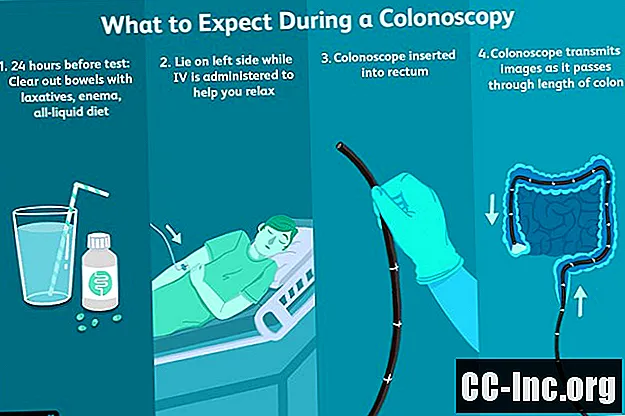
Przed testem
Podczas ustalania procedury lekarz omówi z Tobą korzyści i potencjalne ryzyko związane z kolonoskopią, wszelkie objawy oraz wszelkie czynniki ryzyka raka okrężnicy. Jeśli w przeszłości miałeś kolonoskopię lub inną procedurę przesiewową w kierunku raka okrężnicy, lekarz poprosi Cię o uzyskanie dokumentacji, jeśli badania zostały wykonane w innej klinice lub szpitalu. Porozmawia również z Tobą o znaczeniu regularnej kolonoskopii i postara się zmniejszyć wszelkie obawy lub obawy związane z zabiegiem. Jeśli masz pytania, koniecznie je zadaj.
wyczucie czasu
Średni czas potrzebny na samą procedurę kolonoskopii wynosi około 30 minut, ale podczas planowania tego testu należy wziąć pod uwagę ogólny obraz, ponieważ będzie on wymagał kroków przygotowawczych, które mogą wymagać rozpoczęcia kilku dni przed zabiegiem, a także czasu powrotu do zdrowia. .
Kiedy przyjedziesz w dniu testu, będziesz potrzebować czasu, aby pielęgniarka podała kroplówkę i porozmawiała o zabiegu i znieczuleniu. Po zabiegu ludzie mogą potrzebować różnej ilości czasu, zanim staną się w pełni czujni i gotowi do wyjścia.
Lokalizacja
Kolonoskopię można wykonać w ambulatorium endoskopii lub w szpitalu. Te lokalizacje są przystosowane do monitorowania Cię podczas znieczulenia i są przygotowane na wszelkie sytuacje awaryjne, które mogą się pojawić.
Przygotowanie okrężnicy
Przygotowanie do kolonoskopii w celu oczyszczenia jelita z całego kału jest często uważane za najtrudniejszą część zabiegu. Chociaż przygotowanie może zająć trochę czasu, a nawet może wydawać się przesadą, ważne jest, aby uważnie śledzić każdy krok. Nierzadko zdarza się, że kolonoskopia jest zmieniana z powodu nieodpowiedniego przygotowania okrężnicy, ponieważ może to wpłynąć na wyniki. Niestety oznacza to, że przygotowania trzeba wykonać od nowa.
W większości przypadków do oczyszczenia okrężnicy stosuje się połączenie środków przeczyszczających i lewatyw. Środki przeczyszczające działają poprzez stymulację przejścia stolca z okrężnicy (wywołując biegunkę) i mogą być stosowane w postaci tabletek lub płynu. Niektóre z tych preparatów wymagają wypicia do 4 litrów wody, a osoby z niewydolnością serca lub chorobami nerek w wywiadzie powinny porozmawiać z lekarzem o najlepszym podejściu. Dla osób starszych lub cierpiących na schorzenia, takie jak choroba nerek, preparaty z glikolem polietylenowym mogą być bezpieczniejsze niż te zawierające roztwory fosforanu sodu.
Lewatywa polega na wprowadzeniu roztworu przez odbyt do okrężnicy, przytrzymaniu go przez pewien czas, a następnie oddaniu stolca.
Zaplanuj łatwy dostęp do łazienki przez cały dzień przed zabiegiem.
Jedzenie i picie
Zaczynając od trzech dni (do tygodnia) przed kolonoskopią, zaleca się unikanie niektórych pokarmów, w tym popcornu, nasion i orzechów, surowych owoców i warzyw, zbóż i skórek ziemniaków. Te pokarmy mogą przywierać do fałdów okrężnicy, zarówno utrudniając odpowiednie przygotowanie okrężnicy, jak i potencjalnie zassane do kolonoskopu podczas zabiegu, zatykając instrument.
Dzień lub dwa przed zabiegiem zwykle zalecana jest dieta w postaci klarownych płynów. Dieta w postaci klarownych płynów może obejmować wodę, buliony, klarowne soki (sok jabłkowy lub klarowny sok winogronowy), żelatynę, zwykłą kawę (bez śmietanki) lub napoje dla sportowców.
Jeśli rano będziesz mieć kolonoskopię, lekarze zwykle nie zalecają jedzenia ani picia niczego po północy. Jeśli musisz zażyć jakieś lekarstwa, możesz je popić wodą.
Leki
Lekarz omówi z Tobą, jakie leki możesz kontynuować lub które należy odstawić przed kolonoskopią. Jeśli stosujesz leki rozrzedzające krew, idealnym rozwiązaniem jest odstawienie ich przed zabiegiem, ale czasami korzyści z tych leków przewyższają ryzyko krwawienia. Te leki obejmują:
- Antykoagulanty, takie jak Eliquis (apiksaban), Xarelto (rywaraksoban), Coumadin (warfaryna), Fragmin (dalteparyna), Pradaxa (dabigatran) i Lovenox (enoksaparyna)
- Leki przeciwpłytkowe, takie jak Plavix (klopidogrel), Effient (prasugrel) i Pletal (cilostazol)
Większość lekarzy zaleca również unikanie aspiryny i niesteroidowych leków przeciwzapalnych, takich jak Advil (ibuprofen) przez okres do tygodnia lub dwóch przed kolonoskopią. Ponownie porozmawiaj z lekarzem, jeśli zażywasz aspirynę z powodu choroby serca lub w celu zmniejszenia ryzyko zawału serca.
Niektóre witaminy i suplementy diety mogą również wydłużać czas krwawienia. Pamiętaj, aby omówić z lekarzem nie tylko leki na receptę, ale także wszelkie inne preparaty, które przyjmujesz.
W co się ubrać
Przed zabiegiem będziesz przebierać się w fartuch, ale noszenie luźnych, wygodnych ubrań, szczególnie wokół talii, może pomóc Ci poczuć się bardziej komfortowo po zabiegu. Biżuterię najlepiej zostawić w domu.
Ubezpieczenie kosztów i zdrowia
Firmy ubezpieczeniowe są zobowiązane do pokrycia kolonoskopii przesiewowych, które są zamawiane zgodnie z wytycznymi. Jeśli jednak lekarz zaleci kolonoskopię w młodszym wieku lub częściej ze względu na stan chorobowy, może być konieczne uzyskanie uprzedniej zgody.
Średni koszt kolonoskopii jest nieco większy niż 3000 USD i może sięgać nawet 5000 USD.
Istnieje kilka opcji kolonoskopii dla osób nieubezpieczonych lub niedostatecznie ubezpieczonych, w tym programy państwowe, programy lokalne i pomoc oferowana przez organizacje non-profit, takie jak Blue Hope Financial Assistance oferowana przez Colon Cancer Alliance. Organizacja ColonoscopyAssist to program przesiewowy w kierunku raka okrężnicy, dzięki któremu można znaleźć niedrogą kolonoskopię za 1075 USD.
Co przynieść
W dniu testu należy przynieść wszystkie wymagane formularze oraz kartę ubezpieczeniową. Pomocne jest również przyniesienie magazynu lub książki na wypadek, gdybyś czekał przed zabiegiem. Zostaniesz poproszony o przyprowadzenie kierowcy (lub zorganizowanie transportu), ponieważ po badaniu nie będziesz mógł prowadzić pojazdu ze względu na skutki znieczulenia.
Podczas testu
Po powrocie na salę endoskopową będzie pod opieką pielęgniarka i lekarz wykonujący zabieg, którym będzie gastroenterolog lub chirurg jelita grubego.
Test wstępny
Twoja pielęgniarka sprawdzi Twoje dane, potwierdzi, że nic nie jadłeś w ciągu kilku godzin poprzedzających zabieg i omówi wszelkie Twoje obawy. Po zdjęciu całej odzieży i przebraniu się w fartuch, kobieta umieści w Twoim ramieniu linię dożylną, przez którą zostaną podane leki uspokajające podczas zabiegu. Przyłoży również elektrokardiograf (EKG) do klatki piersiowej, aby monitorować bicie serca, i umieści pulsoksymetr na Twoim palcu, aby monitorować poziom tlenu we krwi.
Przez cały test
Kiedy badanie się rozpocznie, pielęgniarka pomoże Ci położyć się na boku na stole i upewnić się, że czujesz się komfortowo. Następnie zostaną podane leki uspokajające, które pomogą Ci się zrelaksować. Ta monitorowana opieka anestezjologiczna, zwana również „snem o zmierzchu”, różni się od znieczulenia ogólnego. Chociaż wiele osób śpi podczas zabiegu, czasami możesz się obudzić. To powiedziawszy, będziesz bardzo zrelaksowany.
Po uzyskaniu odpowiedniej sedacji lekarz wprowadzi kolonoskop do odbytnicy i rozpocznie wprowadzanie sondy w górę przez okrężnicę. Aby uzyskać wyraźniejszy obraz, przez kolonoskop można również wpompować trochę powietrza, aby otworzyć kanał jelitowy.
W przypadku stwierdzenia jakichkolwiek nieprawidłowych regionów biopsja zostanie wykonana za pomocą specjalnego narzędzia na kolonoskopie. Podobnie, jeśli zostanie znaleziony polip lub polipy, można je usunąć za pomocą specjalnej pętli z drutu na lunecie. Po zakończeniu zabiegu lekarz usunie kolonoskop.
Post-Test
Po zakończeniu zabiegu będziesz obserwowana na sali endoskopowej lub pooperacyjnej. Możesz obudzić się wkrótce po zabiegu lub odczuwać senność przez pewien czas. Ze względu na leki stosowane podczas snu o zmierzchu większość ludzi nie pamięta testu.
Kiedy jesteś czujny, Twoja kroplówka zostanie usunięta, a pielęgniarka porozmawia z Tobą i towarzyszem, który Cię prowadził (jeśli ją przyniosłeś). W wielu przypadkach po przebudzeniu i przed powrotem do domu proponuje się coś do jedzenia (np. Krakersy i sok).
Wszelkie zebrane próbki zostaną następnie przesłane do patologa w celu oceny.
Po teście
Przez pierwsze 24 godziny możesz odczuwać senność i nie powinieneś w tym czasie prowadzić pojazdów ani obsługiwać maszyn. Ze względu na przemijający wpływ znieczulenia na pamięć, zaleca się również, aby w tym czasie ludzie unikali podejmowania krytycznych decyzji.
Powinieneś unikać forsownych ćwiczeń lub podnoszenia ciężarów przez kilka dni po teście, ale będziesz w stanie wznowić większość codziennych czynności, mając na uwadze powyższe rozważania. Będziesz mógł wznowić swoją regularną dietę.
Zarządzanie efektami ubocznymi
Ponieważ możesz odczuwać skurcze brzucha, będziesz chciał być w pobliżu łazienki. Często skurcze ustępują po przejściu gazu. Możesz również zauważyć lekki ból w miejscu, w którym został umieszczony IV; umieszczenie ciepłych opakowań w tym miejscu może pomóc złagodzić dyskomfort.
Kiedy zadzwonić do lekarza
Należy natychmiast skontaktować się z lekarzem, jeśli wystąpi umiarkowane do ciężkiego krwawienie z odbytu (niektóre niewielkie plamienia są normalne, zwłaszcza po usunięciu polipa), omdlenie lub zawroty głowy, duszność lub ból w klatce piersiowej lub kołatanie serca. Powinieneś również skontaktować się z lekarzem, jeśli wystąpi obrzęk nóg, nudności, wymioty, bardziej niż łagodny ból brzucha lub skurcze, gorączka lub dreszcze, lub po prostu czujesz, że coś jest nie tak.
W szczególności bóle brzucha (często ciężkie), gorączka i dreszcze i / lub nudności i wymioty mogą być objawami perforacji. Chociaż perforacje można zauważyć bezpośrednio po zabiegu lub w jego trakcie, mogą one zostać wykryte dopiero po tygodniu. Leczenie może po prostu obejmować odpoczynek jelita, ale może obejmować naprawę endoskopową (naprawa za pomocą kolonoskopii) lub zabieg chirurgiczny (szczególnie w przypadku większych perforacji).
Objawy zespołu po polipektomii obejmują gorączkę, ból brzucha i podwyższoną liczbę białych krwinek i można je łatwo pomylić z perforacją. Leczenie obejmuje dożylne podawanie płynów i antybiotyków, choć w rzadkich przypadkach (gdy oparzenie obejmuje całą grubość okrężnicy) może dojść do opóźnionej perforacji z powodu rozpadu tkanki.
Biorąc pod uwagę ryzyko, ważne jest, aby nie ignorować tych objawów.
Interpretacja wyników
Niektórzy lekarze opowiedzą o twoich wynikach po zabiegu, podczas gdy inni prześlą kopię raportu do twojego lekarza pierwszego kontaktu, który następnie przekaże ci informacje. Nawet jeśli lekarz przeprowadzający badanie mówi o twoich wynikach, powinieneś porozmawiać z lekarzem pierwszego kontaktu, aby potwierdzić swoje zrozumienie, ponieważ wiele osób jest oszołomionych po zabiegu.
Jeśli nie uzyskasz wyników w ciągu kilku dni, skontaktuj się z lekarzem. Nie zakładaj, że wyniki są normalne, jeśli nic nie słyszysz.
Twój lekarz poinformuje Cię, czy wynik testu był dodatni czy ujemny, a jeśli wynik był pozytywny, jakie były wyniki, takie jak obecność owrzodzeń (otwartych ran), obszarów zapalenia, przetok, polipów lub raka.
Jeśli polip zostanie znaleziony i usunięty, lub jeśli inny obszar zostanie poddany biopsji, patolog zostanie poproszony o zbadanie nieprawidłowości w celu ustalenia, czy jest on rakowy, lub w przypadku polipa, jaki typ polipa został znaleziony i czy był przedrakowy czy nie. Te wyniki mogą być niedostępne przez kilka dni.
Kontynuacja
Jeśli twoja kolonoskopia jest całkowicie normalna i masz średnie ryzyko zachorowania na raka okrężnicy, badanie kontrolne będzie zwykle zalecane za 10 lat. Jeśli masz polipy w wywiadzie, może być konieczna wizyta za pięć lat. Zaleca się jednak badanie kontrolne po roku, jeśli badanie było niekompletne z powodu obecności resztek stolca w okrężnicy. Dla tych, którzy mają inne czynniki ryzyka raka okrężnicy lub chorób okrężnicy, może być zalecana nawet wcześniejsza kontrola.
Jeśli wynik testu jest nieprawidłowykontynuacja będzie zależeć od wyników testu. W przypadku stwierdzenia i usunięcia przedrakowego polipa często zaleca się powtórzenie testu po pięciu latach, ale należy je powtórzyć wcześniej, jeśli polip miał więcej niż jeden centymetr (około pół cala) średnicy; jeśli znaleziono więcej niż dwa polipy; lub jeśli polipy uznano za obarczone dużym ryzykiem (nie wszystkie polipy przedrakowe są takie same).
Jeśli zostaną znalezione jakiekolwiek oznaki raka okrężnicy, zostaną przeprowadzone testy w celu dalszej diagnostyki i stadium raka okrężnicy w celu ustalenia odpowiedniego leczenia.
Podczas kolonoskopii można również wykryć inne schorzenia, a obserwacja i dalsze testy będą zależeć od konkretnego stanu.
Słowo od Verywell
To prawda, że kolonoskopia nie jest tym, co ktoś mógłby uznać za „zabawę”. Jest to jednak niezwykle przydatny test diagnostyczny. Bez tego więcej ludzi rozwinęłoby się i / lub umarło z powodu raka okrężnicy. Ponadto osoby z innymi chorobami przewodu pokarmowego mogą nigdy nie uzyskać dokładnej diagnozy lub skutecznego leczenia. Kolonoskopia jest zdecydowanie wartym wykonania testem, gdy jest to zalecane. Większość ludzi jest zaskoczona, jak łatwo jest to zrobić, a gdy jest używane do badań przesiewowych w kierunku raka okrężnicy, może nie wymagać powtarzania przez 10 lat.