
Zawartość
Fibrodysplasia Ossificans Progressiva (FOP) to bardzo rzadka choroba dziedziczna, w której tkanki łączne ciała, w tym mięśnie, ścięgna i więzadła, są stopniowo zastępowane przez kość (w procesie zwanym kostnieniem). Stan występuje od urodzenia, ale objawy mogą pojawić się dopiero we wczesnym dzieciństwie. Kostnienie może wystąpić przypadkowo lub po urazie.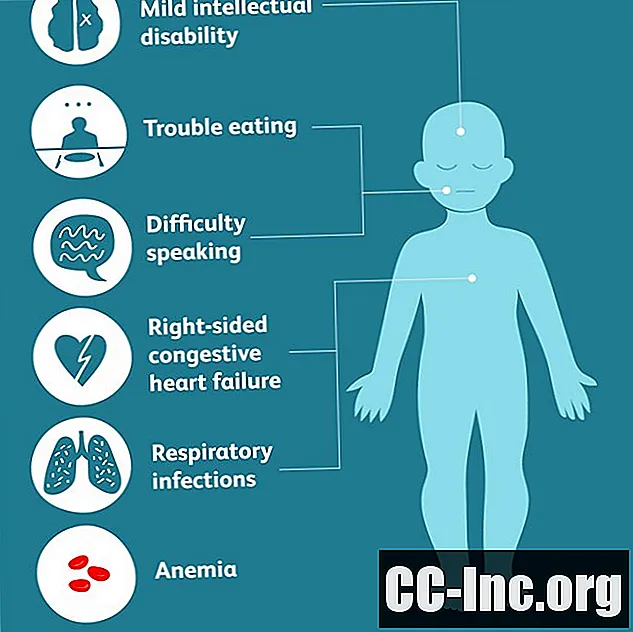
Objawy
Gdy osoba rodzi się z FOP, oznaki i objawy kostnienia mogą nie stać się zauważalne, dopóki dziecko nie będzie trochę starsze i nie zacznie rosnąć.
U noworodków pierwszym objawem FOP jest często wrodzona wada palców u nóg. Krótko po urodzeniu lekarze lub rodzice mogą zauważyć, że duże palce u niemowląt są krótsze niż pozostałe. Ta wada występuje u wszystkich osób z FOP i jest ważną wskazówką do postawienia diagnozy. Noworodek może również mieć obrzęk wokół oczu i skóry głowy. W niektórych przypadkach ten obrzęk może rozpocząć się, gdy płód jest jeszcze w macicy, chociaż stan ten zwykle nie jest diagnozowany przed porodem. Około 50% osób z tą chorobą ma również podobne wrodzone wady rozwojowe kciuków - zaobserwowano również inne wady rozwojowe, takie jak kręgosłup.
Większość osób z FOP po raz pierwszy doświadcza głównych objawów tej choroby (czasami określanych jako „zaostrzenie”) w wieku 10 lat.
Podczas gdy ogólne tempo postępu choroby jest nieznane, kostnienie ma tendencję do podążania według określonego wzoru, zaczynając od szyi i kierując się w dół do ramion, tułowia, kończyn i stóp.
Ponieważ jednak uraz (taki jak złamanie ręki) lub choroba wirusowa (taka jak grypa) może wpływać na tworzenie kości, choroba może nie ściśle odpowiadać tej progresji.
Podstawowe objawy FOP zależą od tego, które części ciała uległy skostnieniu. W tej chorobie często występują delikatne guzki pod skórą (guzki podskórne). Czasami powstanie tych guzków poprzedza łagodna gorączka. Większość osób z FOP będzie miała ogólne objawy bólu, sztywności i postępującego braku mobilności w miarę powstawania większej ilości kości.
W zależności od tego, które części ciała ulegają skostnieniu, bardziej specyficzne objawy mogą obejmować:
- problemy z jedzeniem, które mogą prowadzić do niedoborów żywieniowych lub niedożywienia
- trudności w mówieniu
- problemy stomatologiczne
- trudności w oddychaniu
- infekcje dróg oddechowych
- upośledzenie słuchu
- wypadanie włosów (łysienie)
- niedokrwistość
- ucisk lub uwięzienie nerwu
- prawostronna zastoinowa niewydolność serca
- skrzywienie kręgosłupa (skolioza i kifoza)
- zaburzenia czucia
- lekka niepełnosprawność intelektualna
- objawy neurologiczne
Osoby z FOP mogą mieć okresy w życiu, w których nie doświadczają wzrostu nowej kości. W innych przypadkach może wydawać się, że dzieje się to przypadkowo i przy braku oczywistych obrażeń lub choroby. Kiedy kostnienie występuje w nietypowej części ciała (gdzie zwykle nie znajduje się kość), może to prowadzić do złamań.
Z biegiem czasu powstawanie nowego obrzęku kości i tkanek, który towarzyszy temu stanowi, może poważnie wpłynąć na zdolność poruszania się osoby.
W większości przypadków fibrodysplasia kostsificans progressiva prowadzi ostatecznie do całkowitego unieruchomienia. Wiele osób z tą chorobą zostanie przykutych do łóżka w wieku 30 lat.
Przyczyny
Większość osób urodzonych z FOP cierpi na tę chorobę w wyniku przypadkowej mutacji genetycznej. Chociaż jest to choroba genetyczna, zwykle nie występuje w rodzinach.
Osoba potrzebuje tylko jednego dotkniętego genu, aby mieć FOP. Większość przypadków ma miejsce z powodu przypadkowej mutacji - osoba rzadko rozwija chorobę, ponieważ odziedziczyła nieprawidłowy gen od jednego z rodziców. W genetyce jest to znane jako zaburzenie autosomalne dominujące.
Mutacja genu odpowiedzialna za ten stan została zidentyfikowana przez naukowców z University of Pennsylvania - zidentyfikowali receptor na chromosomie 2 o nazwie Receptor aktywiny typu IA (ACVR1). ACVR1 jest obecny w genie kodującym białka morfogeniczne kości (BMP), które pomagają w tworzeniu i naprawie szkieletu, począwszy od okresu, gdy zarodek jeszcze się formuje. Naukowcy są przekonani, że mutacja w genie zapobiega wyłączaniu tych receptorów, co umożliwia niekontrolowane tworzenie się kości w częściach ciała, w których normalnie nie pojawiałaby się przez całe życie człowieka.
Diagnoza
Fibrodysplasia kostsificans progressiva występuje bardzo rzadko. Podejrzewa się tylko kilka tysięcy osób, a na świecie jest tylko około 800 znanych pacjentów z tym schorzeniem - 285 z nich znajduje się w Stanach Zjednoczonych. Wydaje się, że FOP nie występuje częściej u niemowląt określonej rasy, a stan ten występuje równie często u chłopców, jak iu dziewcząt.
Rozpoznanie postępu kostnienia zwłókniacza może być trudne. Nie jest niczym niezwykłym, że stan ten jest początkowo błędnie diagnozowany jako forma raka lub stan zwany agresywną młodzieńczą włókniakowatością.
Na wczesnym etapie FOP biopsja tkanki i badanie pod mikroskopem (badanie histologiczne) może wykazywać pewne podobieństwa z agresywną młodzieńczą włókniakowatością. Jednak w tym ostatnim przypadku zmiany nie postępują do w pełni uformowanej kości, jak ma to miejsce w FOP. Może to pomóc lekarzowi w rozróżnieniu między nimi.
Jedną z głównych wskazówek diagnostycznych, które mogłyby skłonić lekarza do podejrzenia FOP w przeciwieństwie do innej choroby, jest obecność krótkich, zniekształconych paluchów. Jeśli biopsja tkanki jest niejasna, badanie kliniczne dziecka może pomóc lekarzowi wykluczyć agresywną młodzieńczą włókniakowatość. Dzieci z tą chorobą nie mają wrodzonych wad rozwojowych palców rąk i nóg, ale dziecko z FOP prawie zawsze ma.
Inny stan, postępująca heteroplazja kostna, może być również mylony z postępującą fibrodysplasia kostsificans. Kluczową różnicą przy postawieniu diagnozy jest to, że wzrost kości w postępującej heteroplazji kostnej zwykle zaczyna się na skórze, a nie pod nią. Te kostne płytki na powierzchni skóry odróżniają stan od wrażliwych guzków występujących w FOP.
Inne testy, które lekarz może zastosować, jeśli podejrzewają FOP, obejmują:
- dokładny wywiad lekarski i badanie fizykalne
- badania radiologiczne, takie jak tomografia komputerowa (CT) lub scyntygrafia kości (scyntygrafia kości) w celu wykrycia zmian kostnych
- testy laboratoryjne do pomiaru poziomu fosfatazy alkalicznej
- testy genetyczne w poszukiwaniu mutacji
Jeśli podejrzewa się FOP, lekarze na ogół starają się unikać wszelkich inwazyjnych testów, procedur lub biopsji, ponieważ uraz zwykle powoduje większe tworzenie kości u osoby z tą chorobą.
Chociaż choroba zwykle nie występuje w rodzinach, rodzice, u których zdiagnozowano FOP, mogą skorzystać z poradnictwa genetycznego.
Leczenie
Obecnie nie ma lekarstwa na FOP. Nie ma również ostatecznego ani standardowego przebiegu leczenia. Istniejące metody leczenia nie są skuteczne dla każdego pacjenta, dlatego głównym celem jest leczenie objawów i zapobieganie wzrostowi kości, gdy jest to możliwe.
Chociaż leczenie nie zatrzyma postępu choroby, decyzje medyczne dotyczące leczenia bólu i innych objawów związanych z FOP będą zależeć od indywidualnych potrzeb pacjenta. Lekarz może zalecić wypróbowanie jednego lub więcej z następujących sposobów leczenia, aby poprawić jakość życia pacjenta:
- duża dawka prednizonu lub innego kortykosteroidu podczas zaostrzenia choroby
- leki takie jak rytuksymab (zwykle stosowany w leczeniu reumatoidalnego zapalenia stawów)
- jonoforeza, która wykorzystuje prąd elektryczny do dostarczania leku przez skórę
- środki zwiotczające mięśnie lub zastrzyki z miejscowego środka znieczulającego
- leki zwane bisfosfonianami, które pomagają chronić gęstość kości
- niesteroidowe leki przeciwzapalne (NLPZ)
- leki hamujące rozwój komórek tucznych, które mogą pomóc zmniejszyć stan zapalny
Kostnienie często występuje losowo i nie można mu całkowicie zapobiec, ale może również wystąpić w odpowiedzi na stan zapalny, uraz i chorobę.
Dlatego zalecenia dotyczące aktywności, stylu życia, profilaktyki i interwencji można formułować już w dzieciństwie.
Te zalecenia mogą obejmować:
- unikanie sytuacji, które mogą prowadzić do kontuzji, takich jak uprawianie sportu
- unikanie inwazyjnych procedur medycznych, takich jak biopsje, prace dentystyczne i szczepienia domięśniowe
- profilaktyczne antybiotyki w celu ochrony przed chorobą lub infekcją, gdy jest to właściwe
- środki zapobiegania infekcjom, takie jak odpowiednia higiena rąk w celu ochrony przed powszechnymi chorobami wirusowymi (takimi jak grypa) i innymi wirusami układu oddechowego, a także powikłaniami, takimi jak zapalenie płuc
- terapia zajęciowa i fizjoterapia
- urządzenia ułatwiające poruszanie się i inne urządzenia wspomagające, takie jak chodziki lub wózki inwalidzkie.
- inne wyroby medyczne, które mogą pomóc w wykonywaniu codziennych czynności, takich jak ubieranie się i kąpiel
- wyroby medyczne lub inne interwencje w zakresie bezpieczeństwa, które pomagają zapobiegać upadkom, na przykład podczas wstawania z łóżka lub pod prysznicem
- programy pomocy w razie potrzeby wraz ze wzrostem niepełnosprawności
- wsparcie psychologiczne i społeczne dla pacjentów i ich rodzin
- wsparcie edukacyjne, w tym edukacja specjalna i nauczanie w domu
- przydatne może być poradnictwo genetyczne dla rodzin
Nie zaleca się inwazyjnych zabiegów lub operacji, które mają na celu usunięcie obszarów nieprawidłowego wzrostu kości, ponieważ uraz chirurgiczny prawie zawsze prowadzi do dalszego kostnienia. Jeśli operacja jest absolutnie konieczna, należy zastosować możliwie najmniej inwazyjną technikę. Pacjenci z FOP mogą również wymagać specjalnych środków znieczulających.
W ostatnich latach przeprowadzono kilka badań klinicznych, których celem było opracowanie lepszych opcji leczenia dla osób z FOP.
Słowo od Verywell
FOP jest niezwykle rzadkim stanem, w którym mutacja genu powoduje, że tkanki łączne organizmu, w tym mięśnie, ścięgna i więzadła, są stopniowo zastępowane przez kości (kostnienie). Nie ma lekarstwa na FOP i zdiagnozowanie tego może być trudne. Leczenie ma głównie charakter wspomagający, a progresja choroby jest zwykle dość nieprzewidywalna. Podejmowanie kroków w celu uniknięcia urazów i innych sytuacji, które zwiększyłyby kostnienie, może pomóc zmniejszyć liczbę „zaostrzeń” u danej osoby, ale nowa kość może nadal tworzyć się bez wyraźnej przyczyny. FOP zwykle prowadzi do całkowitego unieruchomienia, a większość ludzi jest przykuta do łóżka w wieku 30 lat. Jednak trwają badania kliniczne, które mają nadzieję znaleźć lepsze opcje leczenia w celu poprawy jakości życia i wyników pacjentów z tą chorobą.
Co się dzieje, gdy kość rośnie w tkankach?- Dzielić
- Trzepnięcie
- Tekst