Zawartość
- Co to jest rak płaskonabłonkowy?
- Czynniki ryzyka
- Wygląd raka płaskonabłonkowego
- Diagnoza
- Leczenie
- Zapobieganie
Co to jest rak płaskonabłonkowy?
Rak płaskonabłonkowy powstaje w zewnętrznej warstwie skóry, naskórku, powodując mutacje w komórkach zwanych keratynocytami. Promieniowanie UVB jest ważne dla indukcji tego niszczącego raka skóry DNA i jego systemu naprawy, powodując również mutacje w genach hamujących rozwój nowotworów. Te zmutowane komórki rozprzestrzeniają się powierzchownie i powodują zmianę wyglądu skóry. Kiedy zmutowane komórki wnikają do skóry właściwej, zwiększa się ryzyko przerzutów.
Czynniki ryzyka
Niektóre typowe czynniki ryzyka raka płaskonabłonkowego obejmują:
- Przewlekła ekspozycja na słońce głównie na promieniowanie UVB, ale także UVA
- Stan przednowotworowy zwany rogowaceniem słonecznym lub rogowaceniem słonecznym
- Stłumiony układ odpornościowy
- Choroba HIV
- Promieniowanie jonizujące stosowane przy trądziku w latach czterdziestych XX wieku
- Jasna skóra
- Używanie tytoniu
Niektóre rzadkie czynniki ryzyka raka płaskonabłonkowego obejmują:
- Narażenie na arszenik
- Narażenie na cykliczne węglowodory aromatyczne w smole, sadzy lub łupku
- Skóra z bliznami lub wcześniej uszkodzona, zwłaszcza uszkodzenia popromienne
- Zakażenie wirusem brodawczaka ludzkiego typu 6, 11, 16 i 18
- Rzadka choroba genetyczna zwana kserodermą barwnikową
Wygląd raka płaskonabłonkowego
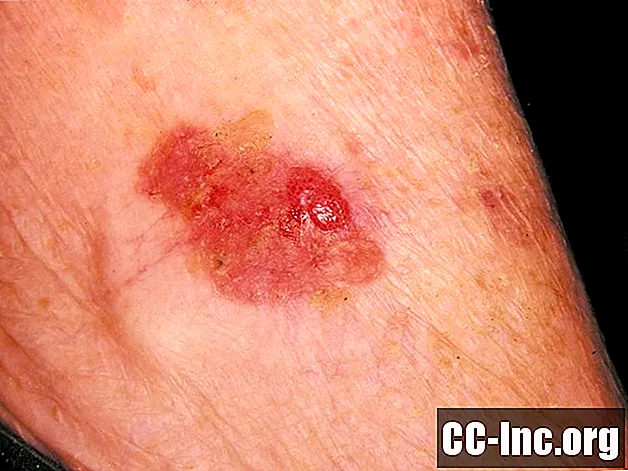
Zmiana skórna spowodowana rakiem płaskonabłonkowym najczęściej wygląda jak strup. Na czerwonej podstawie ze stanem zapalnym może znajdować się gruba, przylegająca łuska. Zwykle strup goi się znacznie w ciągu 2 tygodni. Jednak rak płaskonabłonkowy nie goi się i może sporadycznie krwawić. Gdy rozprzestrzenia się w skórze właściwej, ten rak skóry może wyglądać jak wrzód z twardymi, uniesionymi krawędziami. Najczęstsze obszary raka kolczystokomórkowego znajdują się w miejscach narażonych na działanie promieni słonecznych, takich jak grzbiet dłoni, skóra głowy, wargi i górna część ucha.
To zdjęcie zawiera treści, które niektóre osoby mogą uznać za graficzne lub niepokojące.
Diagnoza
Jedynym sposobem rozpoznania raka płaskonabłonkowego jest biopsja podejrzanych zmian. Preferowany rodzaj biopsji to biopsja po goleniu, w której zmiana jest golona elastyczną maszynką do golenia. W zależności od rozległości zmiany inną opcją biopsji jest wycięcie zmiany. Przydatne informacje, takie jak to, czy usunięto cały guz i głębokość guza można uzyskać tylko za pomocą biopsji.
Leczenie
Możliwości leczenia tego raka skóry zależą od informacji uzyskanych z biopsji.
Elektrodesykacja i łyżeczkowanie - Procedura ta polega na zniszczeniu raka skóry za pomocą urządzenia do elektrokoagulacji, a następnie zeskrobaniu tego obszaru za pomocą łyżki. Często chorobową tkankę można odróżnić od normalnej tkanki na podstawie tekstury odczuwanej podczas skrobania. Proces ten powtarza się kilkakrotnie, aby zapewnić całkowite usunięcie raka skóry. Ta procedura jest przydatna w przypadku małych guzów o średnicy 1 cm lub mniejszej na szyi, tułowiu, ramionach lub nogach. Jednak ma tendencję do pozostawiania blizny.
Proste wycięcie - ta procedura polega na chirurgicznym wycięciu raka skóry z uwzględnieniem marginesu normalnej skóry. W przypadku guzów o wielkości 2 cm lub mniejszej wystarczający jest margines 4 mm; dla guzów> 2 cm najlepszy margines wynosi 6 mm. Zaletą tego zabiegu jest to, że jest szybki i niedrogi. Jednak różnicę między tkanką prawidłową a tkanką nowotworową należy oceniać gołym okiem.
Chirurgia mikrograficzna Mohsa - ta procedura musi być wykonana przez doświadczonego chirurga Mohsa. Polega na wycięciu raka skóry i natychmiastowym zbadaniu tkanki pod mikroskopem w celu określenia marginesów. Jeśli pozostanie jakikolwiek szczątkowy rak skóry, można go natychmiast zmapować i wyciąć. Proces wycinania i badania marginesów może wymagać kilkukrotnego powtórzenia. Zaletą tej techniki jest to, że jest ona zazwyczaj ostateczna i według doniesień ma mniejszą częstość nawrotów niż inne opcje leczenia. Wadą jest czas i koszt.
Radioterapia - Procedura obejmuje przebieg radioterapii w okolicy guza. Obecnie nie ma jednak wystarczających dowodów na to, że radioterapia po operacji poprawia częstość nawrotów raka płaskonabłonkowego. Może również mieć długoterminowe skutki w postaci blizn, owrzodzeń i przerzedzenia skóry.
Chemioterapia - Rodzaj stosowanej chemioterapii to kwas 13-cis-retinowy i interferon-2A. Chemioterapia jest stosowana w zaawansowanych stadiach raka płaskonabłonkowego.
Krioterapia - Zabieg polega na zniszczeniu tkanki poprzez zamrożenie jej w ciekłym azocie. Może to być skuteczne w przypadku małych, dobrze zdefiniowanych powierzchownych raków skóry. Jest również skutecznie stosowany w leczeniu rogowacenia słonecznego, stanu przednowotworowego. Ta procedura jest niedroga i efektywna czasowo, ale można ją zastosować tylko w niewielkiej liczbie przypadków.
Zapobieganie
Unikaj promieniowania UVB z ekspozycji na słońce - Unikaj południowego słońca, używaj odzieży ochronnej i używaj filtrów przeciwsłonecznych o SPF co najmniej 15. Jest to szczególnie ważne w przypadku dzieci.
Unikaj wyrobów tytoniowych - obejmuje to cygara, papierosy, tytoń do żucia i tabakę. Ponieważ produkty te zwiększają ryzyko raka płaskonabłonkowego warg i jamy ustnej, ich stosowanie należy ograniczyć lub całkowicie odrzucić.
Unikaj wielopierścieniowych węglowodorów - prace wymagające kontaktu z tymi związkami są ściśle regulowane. Podczas pracy z tymi związkami zawsze używaj odzieży ochronnej.
Sprawdź, czy podejrzane zmiany chorobowe są sprawdzone - jeśli masz pytanie, sprawdź je. Leczenie zmian przednowotworowych zapobiega ich przekształceniu w potencjalnie przerzutowego raka skóry.