Zawartość
- Jak przeprowadzany jest test
- Jak przygotować się do testu
- Jak będzie wyglądał test
- Dlaczego przeprowadzany jest test
- Normalne wyniki
- Co oznaczają nieprawidłowe wyniki
- Ryzyko
- Alternatywne nazwy
- Obrazy
- Referencje
- Data przeglądu 8/1/2017
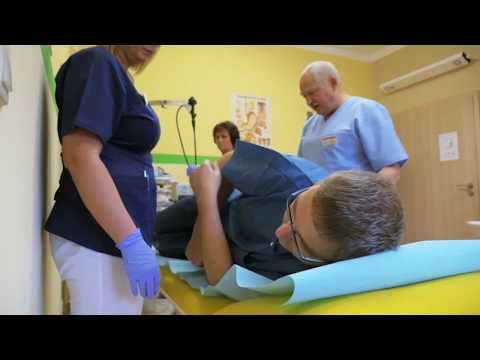
Kolonoskopia jest badaniem, które pokazuje wnętrze jelita grubego i odbytnicy za pomocą narzędzia zwanego kolonoskopem.
Kolonoskop ma małą kamerę przymocowaną do elastycznej rurki, która może osiągnąć długość okrężnicy.
Jak przeprowadzany jest test
Kolonoskopię wykonuje się najczęściej w gabinecie zabiegowym w gabinecie lekarskim. Można to również zrobić w oddziale ambulatoryjnym szpitala lub centrum medycznego.
- Zostaniesz poproszony o zmianę ubrania i założenie szpitalnej sukni na zabieg.
- Prawdopodobnie otrzymasz lek do żyły (IV), aby pomóc Ci się odprężyć. Nie powinieneś odczuwać bólu. Możesz być obudzony podczas testu, a nawet być w stanie mówić. Prawdopodobnie nic nie pamiętasz.
- Leżysz po lewej stronie, z kolanami podciągniętymi ku piersi.
- Zakres jest delikatnie wkładany przez odbyt. Jest ostrożnie przenoszony na początek jelita grubego. Zakres powoli przesuwa się aż do najniższej części jelita cienkiego.
- Powietrze jest wprowadzane przez zakres, aby zapewnić lepszy widok. Ssanie można wykorzystać do usunięcia płynu lub stolca.
- Lekarz ma lepszy widok, gdy zakres jest wycofany. Tak więc dokładniejsze badanie jest wykonywane podczas odciągania zakresu.
- Próbki tkanek (biopsja) lub polipy mogą zostać usunięte za pomocą małych narzędzi wprowadzonych przez zakres. Zdjęcia można robić za pomocą aparatu na końcu zakresu. W razie potrzeby wykonywane są również procedury, takie jak laseroterapia.
Jak przygotować się do testu
Twoje jelito musi być całkowicie puste i czyste do egzaminu. Problem w jelicie grubym, który należy leczyć, może zostać pominięty, jeśli jelita nie zostaną usunięte.
Twój pracownik służby zdrowia da ci kroki w celu oczyszczenia jelita. To się nazywa przygotowanie jelita. Kroki mogą obejmować:
- Używanie lewatyw
- Nie jeść pokarmów stałych przez 1-3 dni przed badaniem
- Biorąc środki przeczyszczające
Musisz pić dużo czystych płynów przez 1 do 3 dni przed badaniem. Przykładami przezroczystych cieczy są:
- Czysta kawa lub herbata
- Beztłuszczowy bulion lub rosół
- żelatyna
- Napoje sportowe bez dodatkowego koloru
- Napięte soki owocowe
- woda
Prawdopodobnie zostaniesz poproszony o zaprzestanie przyjmowania aspiryny, ibuprofenu, naproksenu lub innych leków rozrzedzających krew przez kilka dni przed badaniem. Kontynuuj przyjmowanie innych leków, chyba że lekarz zaleci inaczej.
Będziesz musiał przestać przyjmować tabletki żelaza lub płyny na kilka dni przed testem, chyba że Twój lekarz powie ci, że kontynuowanie jest OK. Żelazo może sprawić, że twój stołek stanie się czarny. To sprawia, że lekarzowi trudniej jest zobaczyć wnętrze jelita.
Jak będzie wyglądał test
Leki sprawią, że będziesz śpiący, abyś nie odczuwał żadnego dyskomfortu lub nie miał pamięci o teście.
Możesz odczuwać nacisk podczas poruszania się środka. Możesz odczuwać krótkie skurcze i bóle gazowe w miarę wprowadzania powietrza lub przesuwania się zakresu. Przepływający gaz jest konieczny i należy się tego spodziewać.
Po zakończeniu egzaminu możesz mieć łagodne skurcze brzucha i dużo gazu. Możesz także czuć się nadęty i chory na brzuch. Te uczucia wkrótce znikną.
Powinieneś być w stanie wrócić do domu około 1 godzinę po teście. Musisz zaplanować, żeby ktoś zabrał cię do domu po teście, ponieważ będziesz woozy i nie będziesz w stanie prowadzić. Dostawcy nie pozwolą Ci odejść, dopóki ktoś nie przyjdzie, aby ci pomóc.
Kiedy jesteś w domu, postępuj zgodnie z instrukcjami dotyczącymi powrotu do zdrowia po zabiegu. Mogą to być:
- Pij dużo płynów. Zjedz zdrowy posiłek, aby odzyskać energię.
- Powinieneś być w stanie wrócić do zwykłych zajęć następnego dnia.
- Unikaj prowadzenia pojazdów, obsługiwania maszyn, picia alkoholu i podejmowania ważnych decyzji przez co najmniej 24 godziny po teście.
Dlaczego przeprowadzany jest test
Kolonoskopię można wykonać z następujących powodów:
- Ból brzucha, zmiany wypróżnień lub utrata masy ciała
- Nieprawidłowe zmiany (polipy) stwierdzone podczas sigmoidoskopii lub badań rentgenowskich (tomografia komputerowa lub lewatywa barowa)
- Niedokrwistość spowodowana niskim stężeniem żelaza (zwykle, gdy nie znaleziono innej przyczyny)
- Krew w stolcu lub czarne smoliste stolce
- Kontynuacja wcześniejszych ustaleń, takich jak polipy lub rak jelita grubego
- Choroba zapalna jelit (wrzodziejące zapalenie jelita grubego i choroba Crohna)
- Badania przesiewowe w kierunku raka jelita grubego
Normalne wyniki
Normalne wyniki to zdrowe tkanki jelitowe.
Co oznaczają nieprawidłowe wyniki
Nieprawidłowe wyniki testów mogą oznaczać dowolne z poniższych:
- Nienormalne woreczki na wyściółce jelit, zwane uchyłkami
- Obszary krwawienia
- Rak w okrężnicy lub odbytnicy
- Zapalenie jelita grubego (obrzęk i zapalenie jelita) z powodu choroby Crohna, wrzodziejącego zapalenia jelita grubego, zakażenia lub braku przepływu krwi
- Małe wyrostki zwane polipami na wyściółce jelita grubego (które można usunąć przez kolonoskop podczas badania)
Ryzyko
Ryzyko kolonoskopii może obejmować dowolne z poniższych:
- Ciężkie lub ciągłe krwawienie z biopsji lub usunięcia polipów
- Dziura lub łza w ścianie okrężnicy, która wymaga zabiegu chirurgicznego do naprawy
- Zakażenie wymagające antybiotykoterapii (bardzo rzadko)
- Reakcja na lek, który podajesz, aby się zrelaksować, powodując problemy z oddychaniem lub niskie ciśnienie krwi
Alternatywne nazwy
Rak jelita grubego - kolonoskopia; Rak jelita grubego - kolonoskopia; Kolonoskopia - badania przesiewowe; Polipy jelita grubego - kolonoskopia; Wrzodziejące zapalenie jelita grubego - kolonoskopia; Choroba Crohna - kolonoskopia; Zapalenie uchyłków - kolonoskopia; Biegunka - kolonoskopia; Anemia - kolonoskopia; Krew w stolcu - kolonoskopia
Obrazy
Kolonoskopia
Kolonoskopia
Referencje
Chernecky CC, Berger BJ. Kolonoskopia - diagnostyka. W: Chernecky CC, Berger BJ, eds. Badania laboratoryjne i procedury diagnostyczne. 6th ed. St Louis, MO: Elsevier Saunders; 2013: 358-359.
Itzkowitz SH, Potack J. Polipy jelita grubego i zespoły polipowatości. W: Feldman M, Friedman LS, Brandt LJ, wyd. Sleisenger i Fordtran's Gastrointestinal and Disease: Patofizjologia / Diagnoza / Zarządzanie. 10th ed. Filadelfia, PA: Elsevier Saunders; 2016: rozdz. 126.
Lieberman DA, Rex DK, Winawer SJ, Giardiello FM, Johnson DA, Levin TR; Wielozadaniowa grupa robocza ds. Raka jelita grubego w Stanach Zjednoczonych. Wytyczne dotyczące nadzoru kolonoskopowego po badaniu przesiewowym i polipektomii: aktualizacja konsensusu przez Wielozadaniową Grupę Zadaniową USA ds. Raka jelita grubego. Gastroenterologia. 2012; 143 (3): 844-857. PMID: 22763141 www.ncbi.nlm.nih.gov/pubmed/22763141.
Lin JS, Piper MA, Perdue LA, i in. Badania przesiewowe w kierunku raka jelita grubego: zaktualizowany raport dowodowy i przegląd systematyczny dla grupy zadaniowej US Preventive Services. JAMA. 2016; 315 (23): 2576-2594. PMID: 27305422 www.ncbi.nlm.nih.gov/pubmed/27305422.
Van Schaeybroeck S, Lawler M, Johnston B, et al. Rak jelita grubego. W: Niederhuber JE, Armitage JO, Doroshow JH, Kastan MB, Tepper JE, eds. Abeloff's Clinical Oncology. 5th ed. Filadelfia, PA: Elsevier Churchill Livingstone; 2014: rozdz. 77.
Data przeglądu 8/1/2017
Zaktualizowano: Subodh K. Lal, MD, Gastroenterolog z Gastrointestinal Specialists z Georgia, Austell, GA. Przegląd dostarczony przez VeriMed Healthcare Network. Wewnętrzny przegląd i aktualizacja w dniu 11.06.2018 r. Przez Davida Zieve'a, MD, MHA, dyrektora medycznego, Brendę Conaway, dyrektora redakcyjnego i A.D.A.M. Zespół redakcyjny.