
Zawartość
- Występowanie urazów mięśnia sercowego spowodowanych COVID-19
- Objawy
- Przyczyny i czynniki ryzyka
- Diagnozowanie uszkodzenia mięśnia sercowego spowodowanego COVID-19
- Problemy spowodowane urazem mięśnia sercowego wywołanego przez COVID-19
- Leczenie
- Słowo od Verywell
Problemy z sercem zwykle nie należą do najważniejszych cech COVID-19. Ale są na tyle powszechne i potencjalnie na tyle poważne, że większość osób przyjętych do szpitala z COVID-19 jest obecnie badanych pod kątem uszkodzenia mięśnia sercowego, a kardiolodzy często stają się częścią ich zespołu opiekuńczego.
U wielu pacjentów zajęcie serca przez COVID-19 jest stosunkowo subtelnym stanem, podczas gdy u innych powoduje poważne i prawdopodobnie śmiertelne powikłania. Chociaż istnieje kilka potencjalnych przyczyn urazu mięśnia sercowego związanego z COVID-19, konkretna przyczyna u konkretnej osoby jest często trudna do zidentyfikowania. Leczenie jest raczej wspomagające i ogólne niż specyficzne dla COVID-19.
Występowanie urazów mięśnia sercowego spowodowanych COVID-19
Wczesne badania wykazały, że wśród osób na tyle chorych, aby trafić do szpitala z powodu COVID-19, dowody na uszkodzenie mięśnia sercowego można znaleźć u 8% do 12%. U osób z łagodniejszymi postaciami COVID-19 nie ma dowodów na uszkodzenie mięśnia sercowego.
U większości osób z COVID-19, u których wykryto uszkodzenie mięśnia sercowego, wszelkie wynikające z tego problemy z sercem są zwykle niewielkie.
Objawy
U hospitalizowanych pacjentów z COVID-19 wszelkie objawy wynikające z urazu serca można łatwo pomylić z objawami płucnymi wywoływanymi przez wirusa. Te objawy mogą obejmować:
- Znaczna duszność (duszność)
- Kaszel
- Zmęczenie
- Słabość
- Kołatanie serca
- Zawroty głowy
- Ucisk lub ból w klatce piersiowej i
- Omdlenie (utrata przytomności).
Ponieważ nie jest łatwo odróżnić objawy kardiologiczne od objawów spowodowanych ciężką chorobą płuc u osób z COVID-19, lekarze zwykle nie mogą polegać na samych objawach, aby ostrzec ich o możliwości, że wirus może również powodować problemy z sercem.
powiązane linki
Bądź wykształcony:
- Odpowiedzi na typowe pytania dotyczące COVID-19
- Leczenie COVID-19 w rurociągu
Bądź bezpieczny:
- COVID-19: Czy powinieneś nosić maskę?
- Jak bezpiecznie kupować artykuły spożywcze i otrzymywać dostawę podczas pandemii COVID-19
Bądź zdrów:
- Kiedy szukać pomocy w nagłych wypadkach podczas pandemii COVID-19
- Jak prawidłowo myć ręce
Przyczyny i czynniki ryzyka
Większość osób, u których doszło do uszkodzenia mięśnia sercowego spowodowanego przez COVID-19, ma poważne schorzenia, które predysponują ich do chorób serca, w tym choroby wieńcowej, cukrzycy, otyłości lub nadciśnienia.
Nie zidentyfikowano żadnej przyczyny. Istnieje kilka potencjalnych mechanizmów, które mogą powodować takie uszkodzenie serca i jest prawdopodobne, że wszystkie z nich mogą odgrywać rolę w takim czy innym stopniu. Obejmują one:
- Zapalenie mięśnia sercowego: Zapalenie mięśnia sercowego
- Kardiomiopatia stresowa: Znany również jako „zespół złamanego serca”, występuje w odpowiedzi na silny stres fizyczny. Duża część mięśnia sercowego nagle przestaje działać, co prowadzi do ostrej niewydolności serca.
- Ciężka, uogólniona hipoksja: Brak tlenu spowodowany ciężką chorobą płuc może spowodować uszkodzenie serca, zwłaszcza w obszarach, w których dopływ krwi do mięśni jest już zaburzony.
- Pęknięcie istniejącej wcześniej blaszki tętnicy wieńcowej: Pęknięcie wywołane stanem zapalnym wywołanym przez COVID-19 może prowadzić do zawału serca lub innych postaci ostrego zespołu wieńcowego.
- Zapalne uszkodzenie małych tętnic wieńcowych
- Burza cytokinowa: Ta przesadna odpowiedź immunologiczna związana z COVID-19 może powodować poważne problemy zdrowotne, w tym bezpośrednie uszkodzenie serca. Niskie ciśnienie krwi spowodowane burzą cytokin może również zakłócać zdolność serca do pompowania.
Diagnozowanie uszkodzenia mięśnia sercowego spowodowanego COVID-19
Zwłaszcza, że wszelkie objawy kardiologiczne, które mogą być obecne, mogą być maskowane przez objawy płucne u osób z COVID-19, lekarze obecnie rutynowo przeprowadzają badania przesiewowe w kierunku chorób serca u pacjentów hospitalizowanych z powodu tej infekcji.
Najbardziej użytecznym testem przesiewowym jest pomiar poziomu troponiny we krwi. Troponina to białko sercowe, które jest ważne dla skurczu mięśni. Z uszkodzonych komórek serca dochodzi do wycieku troponiny do krwiobiegu, więc podwyższony poziom troponiny we krwi jest ważnym wskaźnikiem, że dochodzi do uszkodzenia komórek serca.
Oprócz poziomów troponin we krwi, elektrokardiogram (EKG) i prześwietlenie klatki piersiowej mogą również pomóc w badaniach przesiewowych w kierunku chorób serca. Jeśli testy przesiewowe sugerują problem z sercem, echokardiogram może być pomocny w określeniu obecności i charakteru jakiegokolwiek zajęcia serca z COVID-19. U ciężko chorych pacjentów z COVID-19 unika się w miarę możliwości inwazyjnych zabiegów kardiologicznych, takich jak cewnikowanie serca.
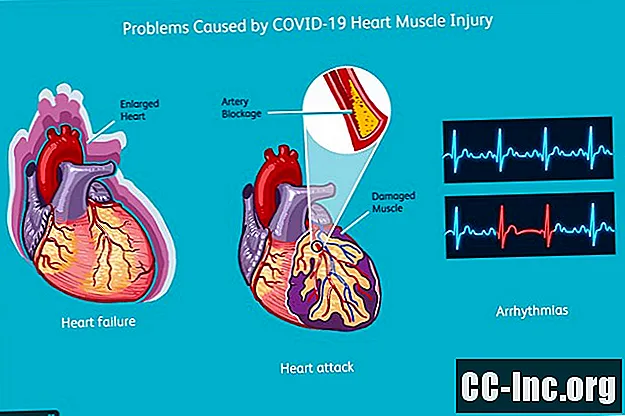
Problemy spowodowane urazem mięśnia sercowego wywołanego przez COVID-19
Często nieprawidłowy test troponinowy jest jedynym objawem uszkodzenia mięśnia sercowego u osób chorych na COVID-19. Ale niezależnie od tego, czy występują inne objawy problemów kardiologicznych, podwyższony poziom troponiny u pacjentów hospitalizowanych z powodu COVID-19 wiąże się ze zwiększonym ryzykiem zgonu.
U niektórych pacjentów z podwyższonym poziomem troponiny uszkodzenie mięśnia sercowego jest na tyle rozległe, że powoduje bardziej oczywistą chorobę serca, która może utrudniać powrót do zdrowia po COVID-19.
Niewydolność serca
Jeśli mięsień sercowy zostanie poważnie uszkodzony, może wystąpić niewydolność serca. Niewydolność serca jest poważnym problemem u każdego; u osoby chorej na COVID-19 jest to szczególnie niebezpieczne.
W badaniach z Wuhan w Chinach niewydolność serca była dominującą cechą wielu pacjentów, którzy zachorowali na COVID-19 w stanie krytycznym. W rzeczywistości niewydolność serca rozpoznano u około połowy pacjentów z COVID-19, którzy zmarli podczas hospitalizacji. Zdecydowana większość pacjentów, u których podczas choroby zdiagnozowano niewydolność serca, nie miała wcześniejszej historii niewydolności serca, co wskazuje, że ich problemy z sercem najwyraźniej powstały w wyniku COVID-19.
Zawał serca
Ataki serca (zawały mięśnia sercowego) są również dość częste u osób hospitalizowanych z powodu COVID-19. Nie jest to nieoczekiwane, ponieważ od dawna wiadomo, że grypa i inne choroby wywołujące zapalenie płuc są związane z wyższym ryzykiem zawału serca.
COVID-19 może wywołać atak serca na co najmniej dwa sposoby:
- Zwiększone obciążenie serca, dodane do niedotlenienia (niskiego poziomu tlenu we krwi) spowodowanego ciężką chorobą płuc, może prowadzić do uszkodzenia mięśnia sercowego w obszarach serca, których dopływ krwi jest upośledzony przez chore tętnice wieńcowe.
- COVID-19 może powodować rozległe zapalenie naczyń, które może wywołać pęknięcie blaszki wieńcowej, zatykanie tętnicy i śmierć mięśnia sercowego.
Niemiarowość
U osób hospitalizowanych z powodu COVID-19 może wystąpić kilka rodzajów arytmii, ale najbardziej widoczne to migotanie przedsionków i częstoskurcz komorowy. W szczególności u tych pacjentów może rozwinąć się niebezpieczna postać częstoskurczu komorowego zwana „torsades de pointes” lub TdP.
TdP jest widoczne, gdy odstęp QT jest wydłużony. (Odstęp QT jest mierzony w EKG i przedstawia czas, w jakim elektrolity przechodzą tam iz powrotem przez błonę komórkową serca, gdy komórka serca jest stymulowana do bicia). Ze względu na ciężkość i złożoność choroby, odstęp QT jest często wydłużony u osób poważnie chorych na COVID-19.
Niektóre leki, które mogą być stosowane w leczeniu COVID-19 w warunkach szpitalnych, takie jak hydroksychlorochina i azytromycyna, mogą również wydłużać odstęp QT, zwiększając ryzyko TdP.
Leczenie
Nie ma konkretnego leczenia uszkodzenia mięśnia sercowego spowodowanego przez COVID-19.Jednak w przypadku większości następstw tego uszkodzenia serca, takich jak niewydolność serca, ostre ataki serca i zaburzenia rytmu serca, dostępne jest agresywne leczenie. Te metody leczenia są takie same, jak w przypadku pacjentów, którzy nie mają COVID-19.
Leczenie niewydolności serca
Kiedy jest ostry, leczenie niewydolności serca wymaga doskonałego zarządzania płynami (aby zatrzymać nadmiar płynu z płuc), przywrócenia prawidłowego poziomu tlenu we krwi i zidentyfikowania podstawowych schorzeń, które mogą być leczone (takich jak niedokrwienie serca).
Leczenie zawału serca
Ostre zawały serca są na ogół traktowane tak samo u osób z COVID-19, jak u kogokolwiek innego, z wyjątkiem tego, że kardiolodzy częściej stosują terapię fibrynolityczną („przeciwzakrzepowe”) jako terapię podstawową zamiast stentów. Zabieg chirurgiczny, taki jak angioplastyka, zostanie wykonany, jeśli tętnica jest całkowicie zablokowana. Można podawać różne rodzaje leków, w tym leki rozbijające skrzep (terapia trombolityczna), leki przeciwpłytkowe, leki rozrzedzające krew, beta-blokery, inhibitory ACE i statyny.
Jak leczy się zawał sercaLeczenie arytmii serca
Arytmie serca są również leczone tak samo, jak u osób bez COVID-19 - od leków na receptę po rozruszniki serca i procedury ablacji. Każdy, kto jest w stanie krytycznym, jest podatny na arytmię i należy położyć duży nacisk na profilaktykę. Oznacza to zwrócenie szczególnej uwagi na gospodarkę płynami, utlenowanie krwi, równowagę elektrolitową i unikanie (jeśli to możliwe) leków, o których wiadomo, że wydłużają odstęp QT w elektrokardiogramie.
Poważnie chorzy pacjenci z COVID-19 będą umieszczani na monitorze kardiologicznym, aby można było szybko poradzić sobie z ostrymi arytmiami.
Jak leczy się arytmie sercaSłowo od Verywell
U niektórych osób zaangażowanie serca w COVID-19 nie odgrywa większej roli w przebiegu ich choroby. Jednak w innych przypadkach uszkodzeniu serca może towarzyszyć niewydolność serca, zawał serca lub poważne zaburzenia rytmu serca.
Badania przesiewowe w kierunku urazu serca powinny być wykonywane u każdego przyjętego do szpitala z COVID-19. Jeśli takie dowody zostaną znalezione, należy dokładnie monitorować pracę serca.