Zawartość
Rozpoznanie raka prostaty często podejrzewa się po raz pierwszy, gdy wyniki badań przesiewowych, takich jak stężenie PSA w surowicy lub badanie palca odbytnicy, są nieprawidłowe. Testy diagnostyczne mogą następnie obejmować fuzję MRI lub MRI-TRUS z celowaną biopsją lub losową biopsją 12-rdzeniową pod kontrolą USG.Na podstawie wyników biopsji do opisania agresywności guza stosuje się punktację Gleasona.
Dalsze testy, takie jak tomografia komputerowa, rezonans magnetyczny, skan kości lub skan PET mogą być wykonane w celu dokładnego określenia stopnia zaawansowania guza. Ponieważ raki prostaty mogą znacznie różnić się tendencją do wzrostu lub rozprzestrzeniania się, ocena stopnia zaawansowania jest ważna przy wyborze najlepszych metod leczenia, określaniu ryzyka nawrotu i szacowaniu rokowania choroby.
Testy przesiewowe
Zdecydowana większość przypadków raka prostaty jest wykrywana w badaniach przesiewowych, zanim pojawią się jakiekolwiek oznaki i objawy. Dwa główne testy przesiewowe to test antygenu swoistego dla prostaty (PSA) i cyfrowe badanie odbytnicy, które są najlepsze, gdy są stosowane razem; żaden z tych testów nie powinien być używany samodzielnie.
Ogólnie rzecz biorąc, badania przesiewowe są zalecane dla mężczyzn w wieku od 50 lat, chociaż jest to obszar aktywnej debaty.
Mężczyznom, u których występują czynniki ryzyka raka prostaty, takie jak choroba w rodzinie, zwykle zaleca się rozpoczęcie badań wcześniej.
Testy przesiewowe nie mogą zdiagnozować raka prostaty, ale raczej dają lekarzom znać, czy potrzebne są dalsze badania w celu wykrycia choroby.
Testowanie swoistego antygenu sterczowego (PSA)
Test PSA to proste badanie krwi, które określa poziom antygenu specyficznego dla prostaty we krwi. PSA to białko wydzielane przez komórki prostaty i jest bardzo specyficzne dla tkanki prostaty.
Nie jest to doskonały test, ponieważ istnieją inne przyczyny podwyższonych poziomów, inne niż rak prostaty, takie jak łagodny rozrost gruczołu krokowego (BPH) i zapalenie gruczołu krokowego, a poziom PSA również naturalnie wzrasta wraz z wiekiem. Podobnie, niektórzy mężczyźni z rakiem prostaty mogą mieć normalne testy PSA i niektóre leki na BPH, a także otyłość, mogą powodować obniżenie poziomu PSA.
Istnieją zakresy PSA, które są uważane za normalne i wysokie, ale najważniejszym czynnikiem w interpretacji testu (chyba że jest bardzo wysoki) jest zmiana wartości w czasie.
Innymi słowy, rosnący poziom PSA jest często bardziej znaczący niż wartość bezwzględna testu.
W przeszłości do oddzielenia normalnych i prawdopodobnie nieprawidłowych poziomów PSA stosowano arbitralne odcięcie 4 nanogramów na mililitr (ng / ml). To powiedziawszy, w ponad połowie przypadków, gdy poziom jest wyższy niż 4, przyczyną nie jest rak. Podobnie, rak prostaty może występować nawet na poziomie poniżej 4 ng / ml.
Odmiany PSA obejmują:
- Prędkość PSA: Liczba ta opisuje zmianę PSA w czasie, a szybki wzrost tej wartości sugeruje raka. Nie wiadomo, jak pomocny jest ten test w chwili obecnej.
- Darmowe PSA: Wolny PSA to procent PSA we krwi, który nie jest związany z białkami. Jeśli wynik jest mniejszy niż 10%, istnieje większe prawdopodobieństwo, że guz jest rakiem; jeśli wynik jest większy niż 25%, istnieje większe prawdopodobieństwo, że guz będzie łagodny. Niestety, wiele poziomów spadnie między 10% a 25%, a znaczenie tych wartości nie jest znane.
- Gęstość PSA: Ta liczba porównuje PSA z wielkością prostaty w USG lub MRI, przy czym większa gęstość PSA jest bardziej prawdopodobna jako rak. Test jest jednak dość niepraktyczny, ponieważ wymaga USG prostaty.
- PSA dla konkretnego wieku: Ten test oddziela oczekiwane poziomy PSA na podstawie wieku, ale może nie uwzględniać niektórych nowotworów prostaty.
- Pro-PSA: Ten test może pomóc w odróżnieniu PSA od 4 do 10 związanego z rakiem prostaty od poziomu związanego z BPH. Może być pomocna przy podejmowaniu decyzji, czy konieczna jest biopsja.
Cyfrowy egzamin rektalny (DRE)
W badaniu cyfrowym odbytnicy (DRE) lekarz wkłada w odbytnicę nasmarowany rękawiczką palec, aby dotknąć gruczołu krokowego i sprawdzić, czy nie ma guzków, stwardnienia lub tkliwości. Ponieważ gruczoł krokowy znajduje się tuż przed odbytem, Dzięki takiemu podejściu prostata jest dość łatwa do dotknięcia palpacyjnego.
Chociaż procedura może być nieco niewygodna i może powodować uczucie potrzeby oddania moczu, bardzo ważne jest, aby używać tego testu razem z PSA.
Markery nowotworowe
Testy do wykrywania biomarkerów mogą być również wykorzystywane do badań przesiewowych, chociaż nie są uważane za rutynowe. Biomarkery to substancje wytwarzane przez sam rak prostaty lub przez organizm, gdy obecny jest rak prostaty. Dwa z tych testów obejmują wynik 4K i wskaźnik zdrowia prostaty (PHI); testy, które można wykorzystać do przewidywania, u których mężczyzn może rozwinąć się rak prostaty lub rak prostaty wysokiego ryzyka.
Kontrowersje i zagrożenia
W ostatnich latach pojawiły się poważne kontrowersje związane z badaniami przesiewowymi, ponieważ uważa się, że badanie PSA skutkuje znaczną nadrozpoznawaniem i nadmiernym leczeniem choroby.
To powiedziawszy, rak prostaty pozostaje drugą najczęstszą przyczyną zgonów związanych z rakiem u mężczyzn, a choroba może być łatwiejsza do leczenia we wcześniejszych stadiach choroby.
Recenzja 2018 opublikowana w JAMA dla US Preventive Services Task Force stwierdziła, że PSA screening może zmniejszyć liczbę zgonów z powodu raka prostaty, ale z ryzykiem wyników fałszywie dodatnich, powikłań po biopsji i nadmiernej diagnozy. Obecnie nie jest pewne, czy aktywne leczenie raka prostaty wykrytego w badaniach przesiewowych PSA przynosi korzyści w zakresie długoterminowego przeżycia, ale Wiadomo, że dalsze badania (wycelowane lub wyrywkowe biopsje) i leczenie mogą stwarzać znaczne ryzyko, takie jak hospitalizacja i odpowiednio skutki uboczne układu moczowego lub seksualnego.
Przeprowadź otwartą rozmowę z lekarzem na ten temat i swój własny harmonogram badań w odniesieniu do ogólnego profilu ryzyka.
Przewodnik po dyskusji lekarzy zajmujących się rakiem prostaty
Pobierz nasz przewodnik do wydrukowania na kolejną wizytę u lekarza, który pomoże Ci zadać właściwe pytania.

Testy i procedury
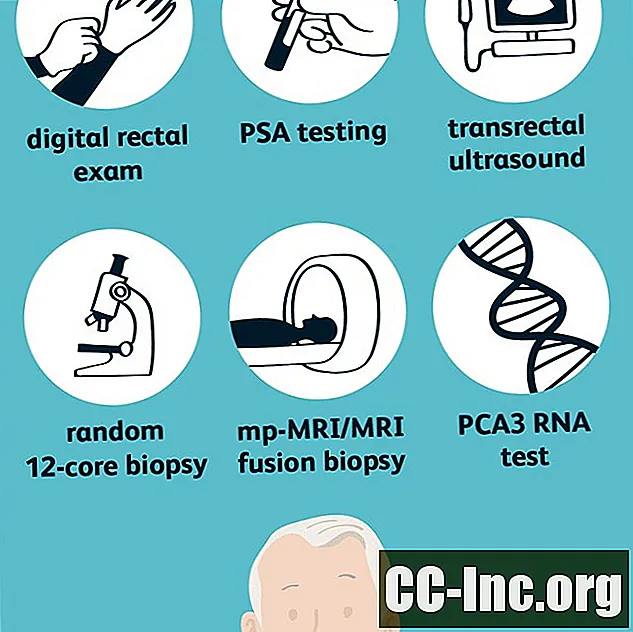
Jeśli wynik testu przesiewowego (PSA i / lub DRE) jest nieprawidłowy, mogą być potrzebne dalsze testy z użyciem testów diagnostycznych w celu ustalenia, czy rak prostaty faktycznie występuje, a jeśli tak, to agresywność raka. Dostępne opcje:
USG przezodbytnicze (TRUS)
USG przezodbytnicze (TRUS) może być użyte do identyfikacji nieprawidłowości. Podejście to może być użyte samodzielnie do obliczenia gęstości PSA lub w połączeniu z MRI w celu określenia obszarów, które powinny być poddane biopsji. W USG przezodbytniczym wykonuje się lewatywę i wprowadza do odbytnicy cienką, nasmarowaną smarem sondę ultrasonograficzną. Fale dźwiękowe docierają do gruczołu krokowego (znajdującego się bezpośrednio przed odbytnicą) i generowany jest obraz gruczołu krokowego. Dyskomfort jest zwykle łagodny i obejmuje uczucie pełności w odbytnicy. Jeśli TRUS jest nieprawidłowy, nadal potrzebna jest biopsja, aby ustalić, czy jakiekolwiek obszary, które wydają się nieprawidłowe, są w rzeczywistości rakiem.
Losowa biopsja 12-rdzeniowa
Losową biopsję 12-rdzeniową można wykonać, jeśli PSA jest stale nieprawidłowe lub nieprawidłowości są wyczuwalne w DRE lub widoczne w TRUS. W tej procedurze próbki są pobierane z 12 losowych obszarów gruczołu krokowego i oglądane pod mikroskopem w celu określenia, czy obecne są komórki raka prostaty.
Procedura jest zwykle wykonywana w warunkach ambulatoryjnych. Praktyki są różne, ale mężczyźni często są umieszczani na czystej, płynnej diecie na 24 godziny przed badaniem i otrzymują lewatywę na godzinę lub dwie przed zabiegiem. Leżąc na lewym boku z pełnym pęcherzem, obszar odbytnicy, w którym zostaną wykonane biopsje, jest miejscowo znieczulany lidokainą. Do odbytnicy wprowadza się cienkie USG, aby uwidocznić prostatę podczas całego zabiegu. Po znieczuleniu pobiera się od 12 do 14 próbek przez wprowadzenie cienkich, wydrążonych igieł do gruczołu krokowego. Procedura trwa około 20 do 30 minut.
Mężczyźni mogą odczuwać bolesność odbytnicy przez kilka dni po zabiegu. Niektórzy mężczyźni również doświadczają lekkiego krwawienia lub zauważają plamy krwi w stolcu, moczu lub nasieniu przez kilka dni. Ciepłe kąpiele i okłady mogą złagodzić niektóre dolegliwości.
Wyniki będą dostępne kilka dni później i można je omówić osobiście lub telefonicznie.
Multiparametric MRI (mp-MRI)
Ponieważ losowe biopsje mogą pomijać niektóre obszary raka i nieumyślnie usuwać normalne tkanki, opracowano modyfikacje powyższej techniki biopsji.
Multiparametric MRI (mp-MRI) to specjalny rodzaj rezonansu magnetycznego stosowany do wykrywania nieprawidłowości w tkance prostaty. Procedura jest podobna do losowej biopsji 12-rdzeniowej, ale najpierw wykonuje się MRI, aby określić podejrzane obszary. Biopsje są następnie ograniczone do tych nieprawidłowo pojawiających się regionów, co jest znane jako biopsja celowana.
Uważa się, że takie podejście może pomóc zmniejszyć ryzyko nadmiernej diagnozy i nadmiernego leczenia raka prostaty. Ta procedura nie jest dostępna we wszystkich ośrodkach onkologicznych i wymaga specjalistycznego przeszkolenia personelu medycznego.
Biopsja fuzyjna MRI
Biopsja fuzyjna MRI jest podobna do wieloparametrowego MRI, ale wykorzystuje połączenie MRI i ultrasonografii przezodbytniczej (TRUS) w celu wyszukania nieprawidłowych obszarów w prostacie. Podobnie uważa się, że wybiórcze biopsje wykonywane na podstawie uzyskanych w ten sposób informacji poprawią dokładność diagnozy. Podobnie jak w przypadku wieloparametrowego rezonansu magnetycznego, procedura nie jest dostępna wszędzie i wymaga specjalistycznego szkolenia zawodowego.
Test RNA na gen 3 raka prostaty (PCA3)
U mężczyzn w wieku powyżej 50 lat, jeśli PSA jest stale podwyższone, ale biopsja nie ujawnia raka, można zalecić RNA genu 3 testu genetycznego (PCA3). Ten test mierzy stosunek RNA PCA3 do RNA PSA w moczu. Jeśli wynik testu jest podwyższony, może być zalecana powtórna biopsja.
Testy etapowe
Powyższe testy mogą potwierdzić diagnozę raka prostaty, ale nie mówią lekarzom, jak agresywny jest guz ani jak daleko się rozprzestrzenił. Należy pamiętać, że wiele rodzajów raka prostaty jest nieagresywnych i nigdy nie spowodowałoby problemu, gdyby zostały pozostawione same. Klasyfikacja Gleasona jest wykonywana w celu opisania agresywności guza, a testy laboratoryjne i obrazowe mogą być przeprowadzone w celu wyszukania jakichkolwiek dowodów rozprzestrzeniania się.
Ocena Gleasona
Aby określić punktację Gleasona, komórki raka prostaty w dwóch różnych obszarach guza otrzymują ocenę od 3 do 5 na podstawie ich wyglądu pod mikroskopem.
Wynik 3 oznacza, że komórki wyglądają bardzo podobnie do normalnych komórek raka prostaty (dobrze zróżnicowane); wynik 5 oznacza, że komórki wyglądają na wysoce anormalne (słabo zróżnicowane).
Dwa wyniki z dwóch biopsji są łączone, aby określić ostateczny wynik Gleasona:
- Gleason 6:Wynik 6 oznacza raka o niskim stopniu złośliwości, w którym komórki wyglądają podobnie do normalnych komórek prostaty. Jest mało prawdopodobne, aby te guzy rosły lub rozprzestrzeniały się.
- Gleason 7: Guzy te są uważane za raki o średnim stopniu złośliwości, a komórki mają umiarkowanie nieprawidłowy wygląd.
- Gleason 8 do 10: Guzy te są uważane za raki o wysokim stopniu złośliwości, a komórki wydają się bardzo różnić od normalnych komórek prostaty. Te guzy są bardziej podatne na wzrost i rozprzestrzenianie się.
Na podstawie tych wyników, raki prostaty są często umieszczane w grupach zwanych stopniami, a stopnie te są uwzględniane w ocenie zaawansowania (poniżej).
- Grupa ocen 1: Guzy Gleasona 6
- Grupa ocen 2:Guzy Gleasona 7 (3 + 4 = 7). Są one zbudowane głównie z dobrze uformowanych gruczołów.
- Grupa ocen 3:Obejmuje inny typ guzów Gleasona 7 (4 + 3 = 7). Są to głównie słabo uformowane gruczoły.
- Grupa 4:Guzy Gleasona 8
- Grupa ocen 5: Guzy Gleason 9 i Gleason 10
Opierając się na skali Gleasona, można przeprowadzić dalsze testy w celu dalszego stadium guza.
Rak prostaty zazwyczaj najpierw rozprzestrzenia się w tkankach bezpośrednio przylegających do prostaty, w tym w pęcherzykach nasiennych, odbytnicy, pęcherzu i węzłach chłonnych.
Rak prostaty ma również bardzo silną skłonność do rozprzestrzeniania się na kości.
Najczęściej występuje w dolnej części kręgosłupa, miednicy i udach, chociaż rak prostaty może rozprzestrzenić się na kości w dowolnym miejscu ciała.
Testy laboratoryjne
Oprócz poziomów PSA, które są uwzględnione w ocenie stopnia zaawansowania, można wykonać badanie poziomu fosfatazy alkalicznej we krwi wraz z badaniami obrazowymi, ponieważ to badanie krwi może być podwyższone, jeśli obecne są przerzuty do kości.
Testy obrazowania
Można wykonać badania obrazowe w celu wykrycia rozprzestrzeniania się raka prostaty do pobliskich tkanek, a także do odległych tkanek, takich jak kości. Badania te często nie są potrzebne w przypadku wczesnego raka prostaty lub osób z niską punktacją w skali Gleasona (patrz poniżej). Testy mogą obejmować:
- MRI: MRI może być pomocne w określeniu, czy rak rozprzestrzenił się na pęcherzyki nasienne, węzły chłonne lub inne obszary.
- Tomografia komputerowa: CT jest używane rzadziej niż MRI, ale może być pomocne w poszukiwaniu zajęcia węzłów chłonnych.
- Skan kości: Podczas skanowania kości do krwiobiegu wstrzykuje się radioaktywny znacznik i wykonuje się obrazowanie w celu wykrycia wychwytu w kościach, który może oznaczać przerzuty do kości.
- Skanowanie zwierzęcia: Klasyczna pozytonowa tomografia emisyjna (skan PET) 18-F-fluorodeoksyglukoza (FDG) ma ograniczone zastosowanie w leczeniu raka prostaty, ponieważ wychwyt FDG w raku prostaty jest bardzo zmienny. Fluciclovine F-18 (Axumin) można stosować u mężczyzn z podejrzeniem wznowy raka prostaty.
Testowanie genów
Niedawno testy genetyczne zaczęły odgrywać rolę w określaniu agresywności niektórych rodzajów raka prostaty. Przykłady mutacji związanych zarówno ze zwiększonym ryzykiem zachorowania na raka prostaty, jak i większym prawdopodobieństwem, że zdiagnozowany rak prostaty będzie agresywny, obejmują: Mutacje genu BRCA2, mutacje w BRCA1, ATM, CHEK2, NBD i inne. Dostępnych jest kilka paneli testujących kilka z tych mutacji, w tym Oncotype Dx, ProstaVysion, Prolaris, Test i Decipher.
Obecnie testy genetyczne są często wykonywane dla osób z rakiem prostaty w wywiadzie rodzinnym lub dla tych, którzy są leczeni w jednym z większych ośrodków onkologicznych zorientowanych na badania, ale jest prawdopodobne, że testy te staną się powszechne zarówno w diagnostyce, jak i ocenie choroby w przyszłości.
Gradacja
Po zdiagnozowaniu raka prostaty i wykonaniu testów w celu oceny zakresu i poszukiwania rozprzestrzeniania się raka, rakowi przypisuje się etap w oparciu o stopień raka, poziomy PSA i rozległość raka.
Inscenizacja TNM
Podobnie jak w przypadku wielu innych nowotworów, ocena stopnia zaawansowania raka prostaty według TNM może pomóc w określeniu najbardziej odpowiedniego leczenia i przewidywaniu rokowania. W tym systemie T oznacza guz, N oznacza węzły chłonne, a M oznacza przerzuty, a liczby po tych literach opisują zakres rozprzestrzeniania się.
Kliniczna klasyfikacja TNM
W klasyfikacji klinicznej T dzieli się na:
T0: W przypadku guzów T0 nie ma dowodów na guza gruczołu krokowego.
T1: Guzy te są często wykrywane „przypadkowo”, gdy operacja gruczołu krokowego jest wykonywana z innego powodu, takiego jak BPH lub biopsja igłowa w celu zwiększenia PSA, i nie stwierdza się żadnych nieprawidłowości w badaniu cyfrowym odbytnicy lub badaniach obrazowych. Są one podzielone na:
- T1a: Guz znajduje się w mniej niż 5% tkanki prostaty.
- T1b: guz znajduje się w ponad 5% tkanki prostaty.
- T1c: Guz jest wykrywany podczas biopsji igłowej, która jest wykonywana z powodu zwiększonego PSA.
T2: Guz jest na tyle duży, że można go wyczuć w badaniu doodbytniczym, ale nie rozprzestrzenił się poza prostatę. Dzieli się to na:
- T2a: guz jest obecny tylko w połowie jednej strony prostaty.
- T2b: Guz zajmuje więcej niż połowę jednej strony prostaty, ale nie zajmuje drugiej strony.
- T2c: Guz jest obecny po obu stronach gruczołu krokowego.
T3: Guz rozprzestrzenił się poza prostatę do pobliskich tkanek.
- T3a: Guz wyrósł poza gruczoł krokowy, ale nie do pęcherzyków nasiennych.
- T3b: guz rozprzestrzenił się do pęcherzyków nasiennych.
T4: Guz jest albo unieruchomiony (nieruchomy), albo wyrósł do tkanek poza prostatą i pęcherzykami nasiennymi, takimi jak pęcherz, odbyt, ściana miednicy, mięśnie miednicy (dźwigacze) lub mięsień kontrolujący oddawanie moczu (zwieracz zewnętrzny).
W stadium patologicznym T dzieli się na:
T2: Guz występuje tylko w prostacie.
T3: Guz rozciąga się poza prostatę
- T3a: Guz obejmuje szyję pęcherza.
- T3b: guz rozciąga się do pęcherzyków nasiennych.
T4: Guz jest unieruchomiony (nieruchomy) lub rośnie w obszarach innych niż pęcherzyki nasienne, takich jak odbyt, pęcherz, ściana miednicy lub mięśnie dźwigacza.
N dzieli się na:
- N0: Rak nie rozprzestrzenił się na żadne regionalne węzły chłonne.
- N1: Rak rozprzestrzenił się na regionalne węzły chłonne.
M dzieli się na:
- M0: Rak nie rozprzestrzenił się (przerzuty).
- M1: Rak dał przerzuty. M1 ma trzy etapy:
- M1a: Rak rozprzestrzenił się na odległe węzły chłonne (węzły chłonne inne niż pobliskie węzły chłonne miednicy).
- M1b: Rak dał przerzuty do kości.
- M1c: Rak rozprzestrzenił się na inne obszary ciała.
W oparciu o te wartości TNM, rak prostaty dzieli się na cztery stadia, które zostały zaktualizowane przez American Joint Committee on Cancer. Wcześniejsze stadia rosną powoli, ze zwiększoną szansą, że guz będzie rósł i rozprzestrzeniał się w wyższych stadiach.
Etap I:Guzy te nie są wyczuwalne w badaniu odbytnicy i obejmują połowę jednej strony gruczołu krokowego lub mniej. W przypadku wykonania radykalnej prostatetomii rak ogranicza się do prostaty. Komórki wyglądają bardzo normalnie (grupa 1). PSA jest mniejsze niż 10.
Etap II: Te guzy nie rozprzestrzeniły się poza gruczoł krokowy, a PSA jest mniejsze niż 20.
- Etap IIA: Te guzy nie są wyczuwalne. W przypadku wykonania radykalnej prostatetomii rak ogranicza się do prostaty. PSA wynosi od 10 do 20. Grupa ocen to 1.
- Etap IIB: Te guzy mogą, ale nie muszą być wyczuwalne w badaniu doodbytniczym. Są klasyfikowane jako T1 lub T2. PSA jest mniejsze niż 20. Grupa ocen to 2.
- Etap IIC: Te guzy mogą być wyczuwalne lub nie podczas badania. Są to T1 lub T2. PSA ma mniej niż 20 lat, a grupa klas to 3 do 4.
Etap III: Guzy te są uważane za miejscowo zaawansowane i różnią się od guzów w stadium II tym, że poziom PSA jest wysoki, guz rośnie lub guz jest wysoki (agresywny).
- Etap IIIA: Rak nie rozprzestrzenił się poza prostatę do pobliskich tkanek ani pęcherzyków nasiennych. PSA wynosi 20 lub więcej. Grupa ocen to od 1 do 4.
- Etap IIIB: Guz rozprzestrzenił się poza prostatę do pobliskich tkanek i mógł rozprzestrzenić się do pęcherza lub odbytnicy. PSA może mieć dowolny poziom. Grupa ocen to od 1 do 4.
- Etap IIIC: Rak może znajdować się w gruczole krokowym lub rozprzestrzenić się do pobliskich tkanek (dowolna T), ale komórki wyglądają bardzo nieprawidłowo (grupa 5 stopnia).
Etap IV: Rak gruczołu krokowego IV stopnia rozprzestrzenił się poza prostatę.
- Etap IVA: Rak rozprzestrzenił się na regionalne węzły chłonne (N1) i może być dowolnym T, mieć dowolny PSA i należeć do dowolnego stopnia.
- Etap IVB: Rak rozprzestrzenił się na odległe węzły chłonne lub inne obszary ciała.
Grupy ryzyka
Rak prostaty dzieli się również na grupy ryzyka. National Comprehensive Cancer Network połączyło informacje, w tym poziom PSA, wielkość prostaty, wyniki biopsji i stadium, aby przewidzieć prawdopodobieństwo wzrostu i rozprzestrzeniania się raka prostaty.
- Bardzo niskie ryzyko: Guzy te znajdują się w biopsji (T1c), ale DRE, jak również testy obrazowe, są normalne. PSA jest mniejsze niż 10 ng / ml, a punktacja Gleasona to 6. Spośród próbek z biopsji rdzeniowej guz został znaleziony w mniej niż 3 próbkach i obejmował połowę lub mniej tkanki w próbce rdzeniowej.
- Niskie ryzyko: Te guzy obejmują te, które są T1a, T1b, T1c i T2a, mają PSA poniżej 10 ng / ml i wynik Gleasona 6.
- Pośredni: Guzy o średnim ryzyku są klasyfikowane jako T2b lub T2c, LUB PSA wynosi od 10 do 20 ng / ml LUB w skali Gleasona wynosi 7.
- Wysokie ryzyko: Guzy wysokiego ryzyka są klasyfikowane jako T3a LUB PSA jest większe niż 20 ng / ml LUB wynik w skali Gleasona wynosi od 8 do 10.
- Bardzo wysokie ryzyko: Guzy o bardzo wysokim ryzyku są klasyfikowane jako T3b lub T4, LUB mają pierwotny wynik w skali Gleasona wynoszący 5, LUB cztery lub więcej próbek biopsji ma wynik w skali Gleasona od 8 do 10 / grupę 4 lub 5.
Testy nawrotów
Po pierwotnym leczeniu raka prostaty niektóre nowotwory mogą nawrócić. W przypadku nawrotu raka prostaty może to nastąpić lokalnie (w pobliżu miejsca pierwotnego guza) lub na odległość (np. W kościach).
Rak prostaty jest bardziej prawdopodobny, jeśli rozprzestrzenił się poza prostatę, jeśli ma wyższy wynik w skali Gleasona, jeśli jest na wyższym stadium i jeśli rak rozprzestrzenił się na węzły chłonne.
Po leczeniu monitoruje się PSA, chociaż częstotliwość badań może zależeć od początkowego stadium guza, a także zastosowanego leczenia. Istnieją trzy sposoby, w jakie poziomy PSA po leczeniu mogą przewidywać rokowanie choroby:
- Czas podwojenia PSA: im szybciej podwoi się PSA, tym większe jest prawdopodobieństwo, że rak rozprzestrzeni się i będzie trudny do leczenia.
- Nadir PSA: Po leczeniu bezwzględnie najniższy poziom, do którego spada PSA, określa się jako nadir PSA. Liczba ta może opisywać zarówno powodzenie leczenia, jak i ryzyko nawrotu. Ogólnie rzecz biorąc, nadir PSA wynoszący 0,5 ng / ml lub większy jest związany z większym ryzykiem nawrotu.
- Odstęp między nawrotami: im szybciej poziom PSA zaczyna wzrastać po leczeniu, tym gorsze jest ogólne rokowanie.
Jeśli PSA wzrasta lub występują objawy, testy w celu wykrycia nawrotu mogą obejmować:
- Skan kości: Najczęstszym miejscem odległych nawrotów raka prostaty jest kość.
- CT
- MRI
- Skany PET z Axuminu lub choliny C-11, które można wykorzystać do wykrycia nawrotu raka prostaty, zanim zostanie wykryty w innych badaniach obrazowych.
Diagnozy różnicowe
Wszystkie te informacje będą przydatne, jeśli uzyskasz pozytywny wynik testu przesiewowego lub masz formalną diagnozę raka prostaty i chcesz lepiej zrozumieć swoją chorobę. Jednak ważne jest, aby wiedzieć, że wiele innych stanów może powodować podobne objawy.
Podczas gdy niektóre z tych schorzeń można łatwo odróżnić od raka prostaty, inne stanowią większe wyzwanie.
Postępy w obrazowaniu metodą rezonansu magnetycznego (MRI) znacznie poprawiły zdolność rozróżniania raka prostaty od niektórych chorób, które wcześniej były trudne do odróżnienia.
Warunki i przyczyny, które należy wziąć pod uwagę w diagnostyce różnicowej raka prostaty, obejmują:
- Łagodny przerost prostaty (BPH), czyli przerost prostaty, częsty stan charakteryzujący się łagodnym przerostem gruczołu krokowego
- Zapalenie gruczołu krokowego, stan obejmujący zapalenie gruczołu krokowego, który może być ostry (krótkotrwały) lub przewlekły
- Infekcje dróg moczowych (ZUM)
- Zapalenie cewki moczowej, zapalenie cewki moczowej, rurka otoczona prostatą
- Leki, takie jak diuretyki („tabletki na wodę”) i spożywanie kofeiny
- Rak pęcherza
- Bezdech senny
- Dzielić
- Trzepnięcie