Zawartość
- Objawy
- Przyczyny
- Diagnoza
- Diagnozowanie według typów
- Barwionowe zapalenie błony maziowej Villonodular
- Leczenie
Stawy to obszary ciała, które się wyginają. Składają się z kości, chrząstki i mięśni, które są utrzymywane razem za pomocą elastycznych ścięgien i więzadeł. Płyn maziowy smaruje stawy; jest wytwarzana przez błonę maziową, cienką warstwę tkanki wyściełającej większość stawów. W pochewkach ścięgien występuje podobna warstwa tkanki zwana tenosynovium. Guzy olbrzymiokomórkowe pochewki ścięgnistej to narośla spowodowane pogrubieniem pochewki ścięgnistej.
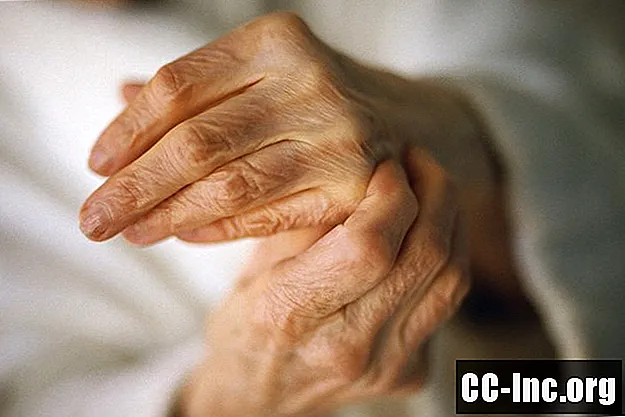
Objawy
Guzy olbrzymiokomórkowe pochewki ścięgnistej zwykle dotykają ludzi w wieku od 20 do 40 lat, ale mogą wystąpić w każdym wieku. Większość ludzi ma tylko jeden guz, ale można mieć więcej niż jeden. Objawy na ogół zaczynają się stopniowo i powoli z czasem pogarszają.
Guzy te mogą powodować obrzęk, powiększenie lub widoczny wzrost. Na przykład miękko wyściełany obszar między stawami w jednym z palców może wydawać się powiększony, jeśli masz guz olbrzymiokomórkowy pochewki ścięgnistej.
Najczęściej dotknięte obszary to stawy palców i dłoni, ale może to również dotyczyć innych stawów.
Guzy olbrzymiokomórkowe pochewki ścięgnistej są opisywane jako twarde i nie są wrażliwe w dotyku. Skóra wokół nich może się nieco poruszyć, ale same guzy są na ogół trzymane na strukturach pod nimi, więc nie można zmienić ich kształtu, położenia ani wyglądu poprzez przesuwanie, popychanie lub ściskanie.Guzy te mają na ogół rozmiar od jednego do czterech centymetrów. Guzy rosnące w większych stawach są na ogół większe niż guzy, które rosną w małych stawach.
Wzrosty mogą również powodować ból, dyskomfort lub sztywność stawów. Możesz odczuwać zmniejszoną zdolność poruszania się dotkniętego obszaru z powodu obrzęku. Guz może również naciskać na nerw, powodując drętwienie lub mrowienie, które może pojawiać się i znikać.
Czasami guzy olbrzymiokomórkowe pochewki ścięgna mogą naciskać na pobliską kość, powodując stopniową erozję (usychanie) kości wokół nich. Może to ostatecznie prowadzić do długoterminowych konsekwencji, takich jak złamania kości. Ale guzy nie rozprzestrzeniają się na inne obszary ciała i nie zagrażają życiu.
Rzadko guzy olbrzymiokomórkowe pochewki ścięgnistej są całkowicie bezobjawowe (nie powodują objawów) i mogą zostać przypadkowo wykryte podczas wykonywania prześwietlenia rentgenowskiego lub innego badania obrazowego z niepowiązanego powodu.
Przyczyny
Nie jest jasne, dlaczego u niektórych osób rozwijają się guzy olbrzymiokomórkowe pochewki ścięgna. Nie ma rozpoznanych czynników ryzyka i nie ma przyczyny dziedzicznej.
Pojawiły się teorie dotyczące przyczyn ich rozwoju, w tym przerost tkanki miękkiej (obszar niekościsty) stawu z powodu przewlekłego nadużywania lub uszkodzenia.
Niektóre badania sugerują, że komórki nowotworowe mają mutację (nieprawidłowość w genie komórki) na chromosomie 1, chromosomie 2, chromosomie 17 lub kombinacji tych chromosomów. Stwierdzono translokacje między chromosomem 1 i chromosomem 2. Są to zmiany molekularne, w których dwa chromosomy błędnie „przełączają” kody genetyczne podczas tworzenia komórek.
Ten błąd genetyczny nie oznacza jednak, że guz jest dziedziczony, ponieważ mutacja występuje tylko w komórkach nowotworowych, a nie we wszystkich komórkach organizmu. Obecność mutacji tylko w tym małym obszarze sugeruje, że ogólny błąd może rozwinąć się podczas gojenia stawu.
Guzy olbrzymiokomórkowe pochewki ścięgnistej nie są związane z żadnym innym nowotworem ani chorobą.
Diagnoza
Twój lekarz może być w stanie zdiagnozować guz olbrzymiokomórkowy pochewki ścięgna na podstawie twoich objawów, jego wyglądu i tekstury. Czasami potrzebne są badania obrazowe lub biopsje, zwłaszcza jeśli istnieje obawa o inny stan. Jeśli planujesz usunięcie guza, możesz również potrzebować testów diagnostycznych w ramach planowania operacji.
Badania obrazowe mogą pomóc w odróżnieniu guza olbrzymiokomórkowego pochewki ścięgna od innych narośli, które powodują podobny obrzęk, takich jak złamania, urazy stawów, infekcje i choroby zapalne. Stany te mają tendencję do zakłócania ruchu i powodują więcej bólu niż guzy olbrzymiokomórkowe pochewki ścięgna, ale czasami mogą powodować objawy i wygląd przypominający guzy olbrzymiokomórkowe pochewki ścięgna.
Przewodnik po dyskusji lekarzy guzów wielkokomórkowych tenosynovial
Pobierz nasz przewodnik do wydrukowania na kolejną wizytę u lekarza, który pomoże Ci zadać właściwe pytania.

Jeśli istnieje jakakolwiek obawa o możliwość wystąpienia złośliwego guza, który byłby podatny na rozprzestrzenianie się i może zagrażać życiu, możesz potrzebować badań obrazowych i biopsji.
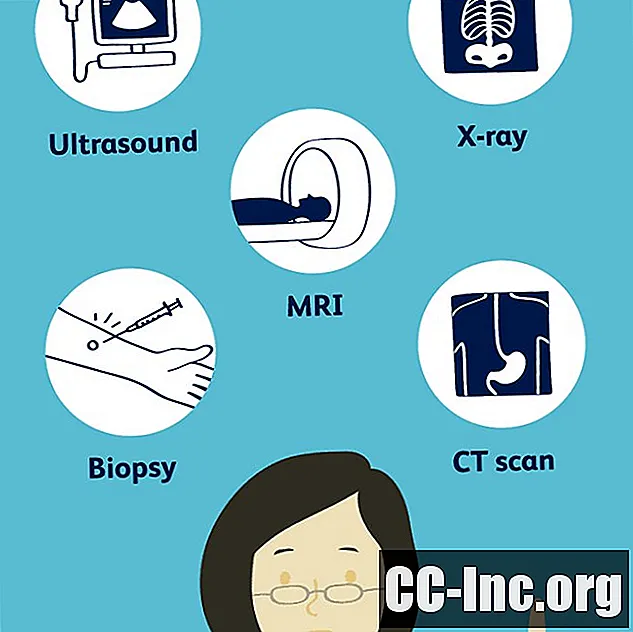
Testy, których możesz potrzebować podczas oceny, obejmują:
- RTG: Zdjęcie rentgenowskie to badanie obrazowe, które zajmuje tylko kilka minut i zapewnia natychmiastowy obraz stawu. Zdjęcia rentgenowskie guzów olbrzymiokomórkowych pochewki ścięgna zwykle wykazują obrzęk tkanek miękkich. Jeśli doszło do erozji kości, może to również ujawnić się na zdjęciu rentgenowskim.
- Tomografia komputerowa (CT): Skan TK wykorzystuje technologię rentgenowską, ale służy do uzyskania większej liczby widoków stawu, więc może zapewnić szerszą wizualizację, szczególnie w przypadku planowania chirurgicznego. Podobnie jak zdjęcie rentgenowskie, może pokazać obszary erozji kości, a także obrzęk tkanek miękkich.
- Obrazowanie metodą rezonansu magnetycznego (MRI): MRI to wysoce techniczny test, który wykorzystuje magnesy do wytworzenia obrazu. Trwa to dłużej niż zdjęcie rentgenowskie i może również wykazywać objawy obrzęku tkanek miękkich i erozji kości, zwykle bardziej szczegółowe niż zdjęcie rentgenowskie.
- Ultradźwięk: USG to badanie obrazowe zwykle używane do oceny płynu. Jeśli masz wzrost, który wydaje się być wypełniony płynem, lekarz może zlecić badanie ultrasonograficzne, które może również zidentyfikować guz olbrzymiokomórkowy pochewki ścięgnistej.
- Biopsja: Jeśli istnieją jakiekolwiek obawy, że guz może być złośliwy, lekarz może zlecić wykonanie biopsji przed podjęciem decyzji w sprawie planu leczenia. Biopsja to interwencyjna procedura diagnostyczna polegająca na usunięciu niewielkiego fragmentu narośli w celu oceny pod mikroskopem. Jeśli guz zostanie usunięty chirurgicznie, prawdopodobnie zostanie również zbadany pod mikroskopem, chociaż technicznie rzecz biorąc, nie byłoby to uznane za biopsję.
Diagnozowanie według typów
Guz olbrzymiokomórkowy pochewki ścięgna ma charakterystyczny wygląd, gdy jest badany pod mikroskopem. Guzy te charakteryzują się obecnością olbrzymich komórek, które są dużymi komórkami, które zazwyczaj zawierają więcej niż jedno jądro (część komórki, w której znajduje się materiał genetyczny).
Często uważa się, że olbrzymie komórki rozwijają się w wyniku nadmiernego wzrostu tkanki, który może wystąpić podczas procesu gojenia.
Główną różnicą między różnymi typami guzów olbrzymiokomórkowych jest to, że niektóre są opisywane jako zlokalizowane, a inne jako rozlane.Zlokalizowane zmiany są otoczone (otoczone) ochronną powłoką kolagenową, podczas gdy guzy rozlane nie. Guzy olbrzymiokomórkowe pochewki ścięgnistej są zwykle zlokalizowane, chociaż niektóre są rozlane. Zazwyczaj torebka kolagenowa jest wizualizowana w badaniu biopsyjnym, co może stanowić pewną pewność, że guz został całkowicie usunięty. Rozlane guzy wydają się rosnąć w postaci arkuszy i ten wzór można zobaczyć w badaniu mikroskopowym
Barwionowe zapalenie błony maziowej Villonodular
Barwione kosmkowo-guzkowe zapalenie błony maziowej (PVNS) to rozlany guz olbrzymiokomórkowy, który nie jest klasyfikowany jako guz olbrzymiokomórkowy pochewki ścięgnistej. PVNS jest również nazywany rozlanym PVNS lub rozlanym guzem olbrzymiokomórkowym. Jego wygląd jest bardzo podobny do guza olbrzymiokomórkowego pochewki ścięgna pod mikroskopem. Ale wzrost PVNS szybko rośnie i jest bardziej prawdopodobne, że będzie przeszkadzał w ruchu i rozprzestrzenił się w stawie i wokół niego. Ze względu na podobny mikroskopijny wygląd eksperci sugerują, że PVNS może być rodzajem guza olbrzymiokomórkowego pochewki ścięgnistej.
Leczenie
Guzy olbrzymiokomórkowe pochewki ścięgnistej można usunąć, a ból można uśmierzyć za pomocą leków. Leki przeciwbólowe dostępne bez recepty, takie jak paracetamol i niesteroidowe leki przeciwzapalne (NLPZ), takie jak naproksen i ibuprofen, są zwykle skuteczne w łagodzeniu bólu.
Usunięcie chirurgiczne
Ogólnie zaleca się leczenie chirurgiczne guzów olbrzymiokomórkowych pochewki ścięgna. Zwykle można je bezpiecznie usunąć, ale mają tendencję do nawrotów. Uważa się, że jest to spowodowane niepełną resekcją guza. Ogólnie rzecz biorąc, istnieje większe prawdopodobieństwo nawrotu nowotworów rozlanych niż guzy zlokalizowane. Nawrót nie jest niebezpieczny, ale może być niewygodny. Niektóre osoby mogą mieć powtarzane operacje, ale może to prowadzić do blizn i sztywności stawu.
Lek
W sierpniu 2019 roku amerykańska Agencja ds.Żywności i Leków zatwierdziła kapsułki Turalio (pexidartinib). Lek ten został zatwierdzony do stosowania u dorosłych z guzami olbrzymiokomórkowymi pochewki ścięgna, które wpływają na jakość życia i nie reagują ani nie poprawiają się po operacji. W takich przypadkach zalecany jest Turalio jako następny krok.
Opcją jest lek będący inhibitorem CSF1R i jest to pierwsza terapia zatwierdzona dla rzadkich guzów stawów.
Słowo od Verywell
Guzy olbrzymiokomórkowe pochewki ścięgnistej powodują, że niektóre struktury tkanek miękkich wewnątrz stawu stają się grubsze. Powoduje to objawy, które zwykle mają nasilenie łagodne do umiarkowanego. Chociaż ten stan ma w nazwie słowo „guz”, jeśli u Ciebie lub bliskiej osoby zostanie zdiagnozowany jeden lub więcej guzów olbrzymiokomórkowych pochewki ścięgna, nie ma powodu do paniki. To nie jest szkodliwe dla zdrowia. Niemniej jednak może rosnąć i zakłócać ruchy i elastyczność stawów, dlatego należy zwrócić się do lekarza
W większości przypadków guz można usunąć chirurgicznie, ale szacuje się, że od 18 do 50 procent odrasta w tym samym miejscu. Radzenie sobie z nawracającymi guzami może być uciążliwe, ale prawdopodobnie nie będzie miało dużego wpływu w swoim codziennym życiu. Omów strategie leczenia z lekarzem, zwłaszcza jeśli wystąpi nawrót guza.