Zawartość
- Co to jest łuszczyca?
- Jak często występuje łuszczyca u osób z nieswoistym zapaleniem jelit?
- Wspólna droga zapalna
- Czy łuszczyca zwiększa ryzyko rozwoju nieswoistego zapalenia jelit?
- Miejscowe i terapia światłem leczenie łuszczycy
- Leki stosowane w leczeniu łuszczycy
Istnieje już wiele skutecznych metod leczenia łuszczycy, a obecnie opracowywane są kolejne. Osoby z łuszczycą i nieswoistym zapaleniem jelit będą chciały zwrócić się o pomoc do dermatologa, który ma doświadczenie z pacjentami z nieswoistym zapaleniem jelit i będzie ściśle współpracował z gastroenterologiem.
Co to jest łuszczyca?
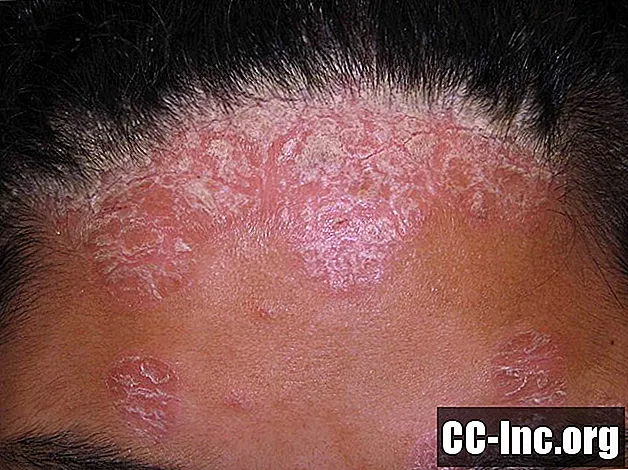
Łuszczyca to choroba ogólnoustrojowa, która powoduje wypukłą, łuszczącą się wysypkę na skórze. Wysypka może pojawić się na dowolnej części ciała, ale najczęściej pojawia się na łokciach, kolanach i skórze głowy, ale można ją również znaleźć na nogach, paznokciach i tułowiu. Najpowszechniejszym typem łuszczycy jest łuszczyca plackowata, a płytki mogą powodować swędzenie lub pieczenie. Łuszczyca przechodzi przez okresy zaostrzeń i remisji. W większości przypadków łuszczycę leczy się za pomocą kremów do stosowania miejscowego.
To zdjęcie zawiera treści, które niektóre osoby mogą uznać za graficzne lub niepokojące.
Jak często występuje łuszczyca u osób z nieswoistym zapaleniem jelit?
IBD jest uważane za stan o podłożu immunologicznym. Nierzadko zdarza się, że osoby cierpiące na jedną chorobę o podłożu immunologicznym rozwijają inną. IBD i łuszczyca to stany, które mają nieznaną przyczynę (nazywaną chorobą idiopatyczną) i powodują stan zapalny.
W ostatnich latach naukowcy odkrywają więcej na temat związku między IBD a chorobami łuszczycowymi. Łuszczyca w populacji ogólnej występuje tylko w około 2% do 3%, ale u osób z nieswoistym zapaleniem jelit jest zwykle wyższa. Badania pokazują, że osoby z chorobą Leśniowskiego-Crohna i wrzodziejącym zapaleniem jelita grubego mogą rozwinąć łuszczycę w tempie około 13%.
Wspólna droga zapalna
W miarę jak naukowcy odkrywają więcej na temat zapalnych szlaków IBD i łuszczycy, odkrywa się pewne nakładanie się tych dwóch chorób. Choroba Leśniowskiego-Crohna i łuszczyca są uważane za stany, w których pośredniczy Th1. Th1 jest komórką pomocniczą, która wywołuje reakcję zapalną, gdy organizm zostaje zaatakowany przez obcą substancję, taką jak pasożyt, bakteria lub wirus. Wrzodziejące zapalenie jelita grubego jest uważane za stan podobny do Th2. Komórki Th2 są aktywowane, gdy występuje bakteria, reakcja alergiczna lub obecna toksyna. Ponieważ rola tych komórek T jest lepiej rozumiana w odniesieniu do rozwoju nieswoistego zapalenia jelit i łuszczycy, może to prowadzić do stworzenia skuteczniejszych metod leczenia tych chorób.
Czy łuszczyca zwiększa ryzyko rozwoju nieswoistego zapalenia jelit?
Istnieje tylko kilka badań, które dotyczyły ryzyka IBD u osób, u których zdiagnozowano łuszczycę. Pokazali sprzeczne wyniki: niektórzy wykazali zwiększone ryzyko IBD u osób z łuszczycą, a inni pokazali coś przeciwnego. Dodatkowo metody, które zastosowano w tych badaniach nie były pozbawione wad, co utrudnia przyjęcie wniosków.
Jedna duża metaanaliza wykazała, że istnieje „znaczący” związek między łuszczycą a nieswoistym zapaleniem jelit. Pacjenci z łuszczycą mieli większe ryzyko rozwoju choroby Leśniowskiego-Crohna i wrzodziejącego zapalenia jelita grubego. Ryzyko choroby Crohna było wyższe niż ryzyko wrzodziejącego zapalenia jelita grubego.
Obecnie nie wiadomo dokładnie, jakie jest ryzyko, ale wydaje się, że istnieje tendencja do zwiększonego ryzyka zachorowania na chorobę Leśniowskiego-Crohna u osób z łuszczycą. To samo może nie dotyczyć wrzodziejącego zapalenia jelita grubego: jest mniej dowodów na to, że osoby z łuszczycą mogą być bardziej narażone na rozwój wrzodziejącego zapalenia jelita grubego lub wpływ może być mniejszy niż w przypadku choroby Leśniowskiego-Crohna.
Miejscowe i terapia światłem leczenie łuszczycy
Istnieje kilka metod leczenia łuszczycy, w tym terapia światłem, leczenie miejscowe i leki. W wielu przypadkach w celu zwalczania objawów łuszczycy można jednocześnie zastosować więcej niż jedną terapię. Na ogół można najpierw wypróbować terapie miejscowe, a dopiero potem światłoterapię lub leki ogólnoustrojowe.
- Leczenie miejscowe. Istnieje wiele rodzajów kremów i maści, które można stosować w przypadku łuszczycy, zarówno bez recepty, jak i na receptę. Niektóre z aktywnych składników obejmują kortykosteroidy, witaminę D, retinoidy, antralinę, inhibitory kalcyneuryny (Protopic i Elidel), kwas salicylowy i smołę węglową. W niektórych przypadkach do zwalczania suchości można również stosować środki nawilżające.
- Terapia światłem. W leczeniu łuszczycy można również stosować światło zawierające ultrafiolet A i ultrafiolet B. Jest to zwykle stosowane wraz z innymi metodami leczenia. Przez krótki czas można używać światła słonecznego z zewnątrz. Promienie ultrafioletowe można również podawać za pomocą fototerapii za pomocą panelu świetlnego, pudełka lub kabiny. W ciężkich przypadkach lek, który zwiększa wrażliwość skóry na światło ultrafioletowe, może być również stosowany w tym samym czasie co terapia światłem, aby zwiększyć jej skuteczność. Czasami używany jest również rodzaj lasera, ponieważ może on celować w określone obszary ciała silniejszą dawką światła ultrafioletowego B.
Leki stosowane w leczeniu łuszczycy
Ponieważ łuszczyca jest chorobą ogólnoustrojową, można również stosować leki podawane doustnie lub we wstrzyknięciach. W niektórych przypadkach leki zatwierdzone do leczenia łuszczycy są również podawane w leczeniu jednej lub więcej postaci IBD, w tym metotreksatu, cyklosporyny i niektórych leków biologicznych:
- Cosentyx (sekukinumab): Cosentyx to przeciwciało monoklonalne, które zostało zatwierdzone do leczenia łuszczycy, łuszczycowego zapalenia stawów i formy zapalenia stawów związanego z nieswoistym zapaleniem stawów, zwanego zesztywniającym zapaleniem stawów kręgosłupa, chociaż nie zostało zatwierdzone do leczenia jakiejkolwiek postaci nieswoistego zapalenia stawów. Cosentyx jest podawany w domu we wstrzyknięciu za pomocą fabrycznie napełnionego wstrzykiwacza lub strzykawki. Częste działania niepożądane obejmują objawy przeziębienia, biegunkę i infekcje górnych dróg oddechowych.
- Cyklosporyna: Cyklosporyna jest lekiem immunosupresyjnym stosowanym w leczeniu cięższych przypadków łuszczycy, a czasami także we wrzodziejącym zapaleniu jelita grubego. Niektóre z bardziej powszechnych skutków ubocznych obejmują ból głowy, zaburzenia trawienia, wysokie ciśnienie krwi i zmęczenie. Zwykle nie jest zalecany do długotrwałego stosowania w przypadku łuszczycy i zwykle przerywa się go poniżej jednego roku.
- Enbrel (etanercept): Enbrel jest lekiem biologicznym zatwierdzonym do leczenia łuszczycy, a także zesztywniającego zapalenia stawów kręgosłupa. Jest to czynnik martwicy nowotworu / bloker mediatora zapalenia lub bloker TNF, ale nie jest stosowany w leczeniu żadnej postaci nieswoistego zapalenia jelit. Enbrel jest wstrzykiwany w domu, a najczęstszym działaniem niepożądanym jest reakcja w miejscu wstrzyknięcia, taka jak zaczerwienienie lub ból.
- Humira (adalimumab): Humira to lek do wstrzykiwań, który jest stosowany w leczeniu choroby Leśniowskiego-Crohna i wrzodziejącego zapalenia jelita grubego, a także łuszczycy. Pacjenci mogą samodzielnie podawać lek Humira w domu, ponieważ jest on dostępny w specjalistycznym wstrzykiwaczu. Ten lek jest przeciwciałem monoklonalnym i jest klasyfikowany jako inhibitor TNF. Najczęstszym działaniem niepożądanym jest ból lub podrażnienie w miejscu wstrzyknięcia, które leczy się w domu lodem lub lekami przeciwhistaminowymi.
- Metotreksat: Lek ten można podawać doustnie lub we wstrzyknięciach i jest stosowany w leczeniu łuszczycy, choroby Leśniowskiego-Crohna i zesztywniającego zapalenia stawów kręgosłupa. Niektóre z działań niepożądanych obejmują nudności, ból głowy i senność. Kobiety, które otrzymują metotreksat, muszą unikać ciąży, ponieważ lek ten może powodować wady płodu. Metotreksat jest często podawany razem z innymi lekami na nieswoiste zapalenie jelit i / lub łuszczycę.
- Otezla (apremilast): Otezla jest lekiem doustnym i jest pierwszym lekiem zatwierdzonym do stosowania w leczeniu łuszczycowego zapalenia stawów u dorosłych, a także do stosowania w łuszczycy plackowatej. Najczęściej zgłaszanymi działaniami niepożądanymi podczas badań klinicznych były nudności, ból głowy i biegunka, które często ustępowały po kilku tygodniach leczenia.
- Stelara (ustekinumab): Stelara została najpierw zatwierdzona do leczenia łuszczycy, a teraz jest również zatwierdzona do leczenia choroby Leśniowskiego-Crohna. Stelara jest lekiem biologicznym będącym blokerem interleukin (IL) -12 i IL-23. Stelara jest początkowo podawana dożylnie, ale po pierwszej dawce podawana jest w domu we wstrzyknięciu. Częste działania niepożądane obejmują uczucie zmęczenia, reakcję w miejscu wstrzyknięcia, ból głowy i objawy przypominające przeziębienie.
Słowo od Verywell
Istnieją dowody na to, że łuszczyca i IBD występują razem częściej, niż sądzono w poprzednich dekadach. Nadal nie jest jasne, czy łuszczyca zwiększa prawdopodobieństwo, że dana osoba również rozwinie postać IBD. W niektórych przypadkach leki stosowane w leczeniu IBD są również stosowane w leczeniu łuszczycy. Większość przypadków łuszczycy jest uważana za łagodną do umiarkowanej i można ją leczyć za pomocą terapii światłem lub leków miejscowych. W cięższych przypadkach łuszczycy, w których występuje od 5% do 10% lub więcej ciała, można również stosować leki doustne lub biologiczne. Podobnie jak w przypadku nieswoistego zapalenia jelit, ważne jest, aby kontynuować leczenie łuszczycy, aby zapobiec zaostrzeniom. Obecnie badanych jest wiele nowych metod leczenia łuszczycy, a przyszłość leczenia łuszczycy rysuje się w jasnych barwach.