Zawartość
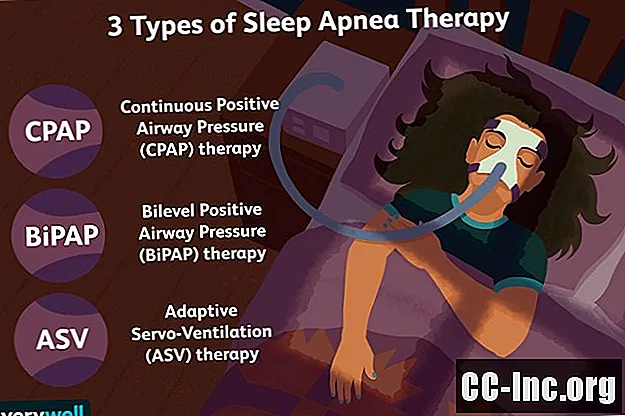
- Co to jest terapia CPAP w przypadku bezdechu sennego?
- Co to jest terapia BiPAP lub dwupoziomowa terapia bezdechu sennego?
- Czy potrzebuję CPAP lub BiPAP do leczenia bezdechu sennego?
- Czy są dostępne inne urządzenia lub opcje ustawień?
- Co to jest terapia ASV?
- Słowo od Verywell
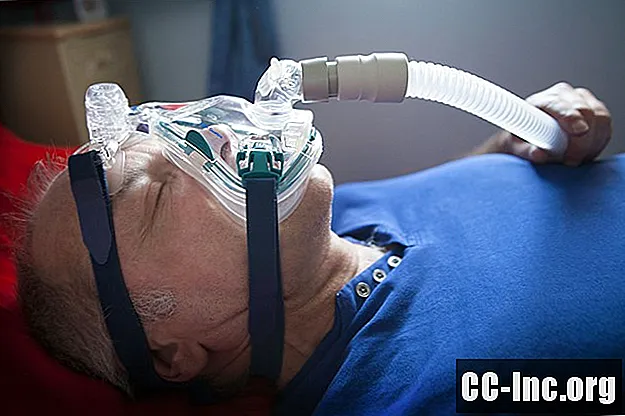
Co to jest terapia CPAP w przypadku bezdechu sennego?
Standardowym leczeniem obturacyjnego bezdechu sennego jest użycie maszyny, która zapewnia wsparcie w utrzymaniu drożności dróg oddechowych podczas snu. Można to osiągnąć za pomocą ciągłego dodatniego ciśnienia w drogach oddechowych (CPAP), w którym stały przepływ sprężonego powietrza w pomieszczeniu jest zapewniany przez maskę twarzową. Dostępne są również przenośne podróżne urządzenia CPAP.
Jak działa CPAP w leczeniu bezdechu sennego i jakie ciśnienie jest potrzebne? Ustawienie ciśnienia tego przepływu powietrza jest często określane przez lekarza w oparciu o Twoje potrzeby. Można to ocenić w ramach badania snu lub oszacować na podstawie czynników ryzyka, takich jak anatomia i waga. Skuteczne ustawienie ciśnienia ma na celu zapobieganie zarówno bezdechowi, jak i chrapaniu oraz powinno zmniejszyć wskaźnik bezdechu i spłycenia oddechowego (AHI) poniżej pięciu, a także złagodzić inne objawy związane z bezdechem sennym.
Powiązanym rodzajem terapii jest AutoCPAP lub APAP, w którym urządzenie dostarcza zakres ciśnień. W przypadku wykrycia oporu w górnych drogach oddechowych (na poziomie podniebienia miękkiego lub podstawy języka w gardle) dostarczane ciśnienie dostosuje się samoczynnie w określonym zakresie.
Przegląd bezdechu sennegoCo to jest terapia BiPAP lub dwupoziomowa terapia bezdechu sennego?
Podobna terapia nazywa się dwupoziomowa lub BiPAP, ale różni się w ważnych aspektach. BiPAP to skrót oznaczony znakiem towarowym firmy Respironics dla dwupoziomowego dodatniego ciśnienia w drogach oddechowych. (Nazywa się VPAP przez innego dużego producenta, ResMed.) Element „dwupoziomowy” odnosi się do faktu, że w rzeczywistości istnieją dwa ciśnienia, które maszyna może zmieniać.
Pozwala to na wdech przy wyższym ciśnieniu i wydech przy nieco niższym ciśnieniu. Może to pomóc tym, którzy mają trudności z aklimatyzacją do CPAP. Może usprawnić połykanie powietrza (zwane aerofagią). Może też pomóc przy klaustrofobii. Dwupoziomowy może być wymagany, gdy ciśnienie jest wyższe, aby poprawić komfort, szczególnie przy ciśnieniu PAP, które wynosi 15 cm lub więcej.
Oprócz etykiety lub innego koloru, z zewnątrz urządzenie może nie różnić się znacząco od CPAP. Nadal wymaga tych samych przewodów i maski na twarz, które są używane w terapii CPAP. Jednak może być bardziej skuteczny w niektórych okolicznościach, takich jak opisane powyżej.
Czy potrzebuję CPAP lub BiPAP do leczenia bezdechu sennego?
Osoby z najczęstszą postacią obturacyjnego bezdechu sennego zwykle rozpoczynają leczenie od CPAP lub AutoCPAP. Należy zauważyć, że w leczeniu ośrodkowego bezdechu sennego częściej stosuje się leczenie dwupoziomowe, czyli BiPAP. Stan ten charakteryzuje się przerwami w oddychaniu bez zatykania dróg oddechowych i jest identyfikowany jako część badania snu. Może wystąpić częściej u osób, które przeszły niewydolność serca, udar mózgu lub u osób przewlekle stosujących narkotyczne leki przeciwbólowe. Czasami może to być spowodowane samym CPAP, ale rzadko trwa to dłużej niż kilka pierwszych miesięcy użytkowania.
Urządzenie BiPAP można ustawić tak, aby kompensowało te przerwy w oddychaniu, wykonując dodatkowy oddech w razie potrzeby. Niektóre urządzenia są dość wyrafinowane i zmieniają przepływ powietrza dostarczanego w celu kompensacji zaburzeń oddechowych i nerwowo-mięśniowych, które również wpływają na oddychanie. Zaburzenia te obejmują przewlekłą obturacyjną chorobę płuc (POChP), stwardnienie zanikowe boczne (ALS) i inne stany.
Czy są dostępne inne urządzenia lub opcje ustawień?
Oprócz CPAP i BiPAP istnieją dodatkowe ustawienia maszyn, które może zamówić specjalista ds. Snu. Wiele maszyn, często z przedrostkiem „Auto”, ma funkcję automatyczną, która umożliwia stosowanie różnych ciśnień. Urządzenia automatyczne mogą być typu CPAP lub dwupoziomowego. Urządzenie jest w stanie reagować na subtelne zapadnięcia się dróg oddechowych i może w razie potrzeby zwiększyć ciśnienie w nocy. Może to być pomocne, jeśli bezdech senny pogarsza się z powodu zmian pozycji snu (np. Leżenia na plecach) lub z powodu snu REM powodującego zwiększoną liczbę zdarzeń.
Istnieje również rodzaj dwupoziomu, który może dostarczać oddechy o określonym czasie (często nazywany dwupoziomowym ST). Może to zapewnić minimalną liczbę oddechów na minutę. Może to być ważne w przypadku centralnego bezdechu sennego.
Wskazówki dotyczące czyszczenia CPAP: Instrukcja konserwacji krok po krokuCo to jest terapia ASV?
Wreszcie, istnieje inna wyrafinowana maszyna zwana automatyczną lub adaptacyjną serwowentylacją (ASV), która ma jeszcze więcej funkcji do utrzymania normalnego oddychania podczas snu. Między innymi może zmieniać objętość dostarczanego powietrza, a także prędkość, z jaką płuca są napełniane i opróżniane. Urządzenia te są często zarezerwowane dla osób, które potrzebują dodatkowego wspomagania wentylacji z powodu chorób nerwowo-mięśniowych, sercowych lub płuc.
Słowo od Verywell
Jak to rozwiązujesz? Na szczęście nie musisz! Twój specjalista ds. Snu powinien być w stanie odpowiednio określić Twoje potrzeby terapeutyczne na podstawie wyników Twojego badania snu i Twojej oceny w klinice. Przedyskutuj dostępne opcje podczas wizyty i pozostań w bliskim kontakcie, jeśli wystąpią jakiekolwiek trudności w leczeniu bezdechu sennego. Na podstawie danych dotyczących użytkowania, jeśli wymagane są zmiany w terapii, można je zorganizować podczas rutynowej wizyty kontrolnej. Czasami konieczne jest zorganizowanie badania miareczkowania, w którym te różne modalności można zbadać w kontrolowany sposób.