
Zawartość
- Cel testu
- Ryzyka i przeciwwskazania
- Przed testem
- Podczas testu
- Interpretacja wyników
- Kontynuacja
- Słowo od Verywell
Czasami spirometria jest wykonywana w połączeniu z innymi PFT, w zależności od konkretnych informacji, których szuka lekarz (zwykle pulmonolog).
Cel testu
Spirometria mierzy kluczowe aspekty czynności płuc (płuc). Test może odgrywać ważną rolę w diagnozowaniu i leczeniu wielu problemów z płucami.
Może pomóc w rozróżnieniu chorób z podobnymi objawami i określeniu, czy stan jest obturacyjny (w którym wydychanie jest upośledzone) i / lub restrykcyjny (w którym utrudnia się wdychanie).
Spirometrię rzadko stosuje się samodzielnie do diagnozowania chorób płuc. Zwykle jest łączony z innymi odkryciami, takimi jak badanie fizykalne, przegląd historii choroby i testy obrazowe, w celu postawienia diagnozy.
W ramach panelu PFT spirometria może być stosowana jako pomoc w diagnozowaniu:
- Przewlekła obturacyjna choroba płuc (POChP)
- Rozedma (rodzaj POChP)
- Rozstrzenie oskrzeli (rodzaj POChP)
- Przewlekłe zapalenie oskrzeli (rodzaj POChP)
- Astma
- Zwłóknienie płuc, w tym idiopatyczne zwłóknienie płuc
- Mukowiscydoza
Spirometria jest również przydatna do oceny progresji choroby (a mianowicie, czy poprawia się, pogarsza lub pozostaje bez zmian). Może to pomóc w ustaleniu, czy leczenie działa, czy też należy je zmodyfikować.
Spirometrię można również stosować przed operacją raka płuca, aby przewidzieć, jak dobrze pacjent będzie tolerował operację i radzić sobie po usunięciu części lub płata płuca.
Jak rozpoznaje się POChP
Ryzyka i przeciwwskazania
Spirometria to bardzo bezpieczna procedura, ale podczas wykonywania szybkich, głębokich oddechów możesz mieć zadyszkę lub odczuwać lekkie zawroty głowy. Możesz także odczuwać kaszel. Te objawy są normalne i rzadko stanowią powód do niepokoju.
Osoby z astmą są narażone na niewielkie ryzyko ataku astmy podczas spirometrii. W takich przypadkach wysiłek fizyczny może powodować nagłe i poważne problemy z oddychaniem, choć tymczasowe.
Przeciwwskazania
Osoby nie powinny przechodzić badania spirometrycznego, jeśli:
- Masz ból w klatce piersiowej lub niedawno przeszedłeś zawał serca lub udar
- Mieć zapadnięte płuco (odma opłucnowa)
- Miał niedawno operację oka (głębokie oddychanie zwiększa ciśnienie w oku)
- Miał niedawno operację brzucha lub klatki piersiowej
- Masz tętniaka w klatce piersiowej, brzuchu lub mózgu
- Masz gruźlicę (TB)
- Masz infekcję dróg oddechowych, taką jak przeziębienie lub grypa
Istnieją pewne warunki, w których dana osoba może nie być w stanie oddychać w pełni i głęboko, co może osłabiać dokładność testu. Chociaż niekoniecznie przeciwwskazania, przed przystąpieniem do testu może być wymagana ocena lekarza. Warunki obejmują:
- Ciąża
- Wzdęcie żołądka
- Ekstremalne zmęczenie
- Ogólne osłabienie mięśni
Przed testem
Świadomość tego, co obejmuje badanie spirometryczne, może pomóc w przygotowaniu i osiągnięciu najdokładniejszych wyników.
wyczucie czasu
Badanie spirometryczne trwa zwykle około 45 minut. Może to potrwać dłużej w zależności od czasu oczekiwania. Zapytaj swojego lekarza, czy test może potrwać dłużej, abyś nie spieszył się ani nie spóźniał na inne wizyty.
Lokalizacja
Spirometrię zwykle wykonuje się w gabinecie pulmonologa lub w szpitalu jako zabieg ambulatoryjny. Jeśli badanie jest częścią bardziej rozległej procedury, takiej jak operacja płuc, może być wymagany pobyt w szpitalu.
W większości przypadków spirometrię wykonuje technik czynności płuc lub terapeuta oddechowy.
Dostępne są domowe urządzenia do badań spirometrycznych, ale są one zazwyczaj zalecane do monitorowania stanu płuc pod nadzorem lekarza (patrz poniżej).
W co się ubrać
Ponieważ będziesz musiał wziąć bardzo głęboki oddech, powinieneś ubrać się w luźne ubranie, które nie będzie utrudniać oddychania. Unikaj pasków lub odzieży, która ciasno przylega do klatki piersiowej lub talii.
Jedzenie, napoje i leki
Badanie spirometryczne nie wymaga wielu przygotowań, ale jest kilka rzeczy, które prawdopodobnie zaleci lekarz:
- Jedz lekko: Jeśli twój żołądek jest zbyt pełny, może być trudniej wziąć głęboki oddech i możesz skończyć z wymiotami.
- Nie pij alkoholu przed badaniem: Możesz nie być w stanie również oddychać, jeśli masz w organizmie alkohol.
- Sprawdź, czy twoje leki nie będą przeszkadzać w teście: Niektóre leki mogą wpływać na oddychanie, szczególnie wziewne leki rozszerzające oskrzela. Unikaj inhalatorów krótkodziałających na sześć do ośmiu godzin przed badaniem, chyba że naprawdę ich potrzebujesz (po przyjeździe zgłoś technikowi ich użycie).
Ubezpieczenie kosztów i zdrowia
Jeśli masz ubezpieczenie zdrowotne, badanie spirometryczne, które jest uważane za konieczne z medycznego punktu widzenia, będzie objęte ubezpieczeniem w wysokości od 80% do 100%, w zależności od warunków Twojej polisy i kwoty franszyzy. Możesz być również odpowiedzialny za współpłacenie lub współubezpieczenie.
W zależności od ubezpieczyciela i stanu zdrowia może być wymagana wcześniejsza zgoda.
Jeśli nie masz ubezpieczenia, koszt wykonania badania spirometrycznego z własnej kieszeni może wynosić od 40 do 800 USD, w zależności od miejsca zamieszkania i rodzaju placówki, z której korzystasz (np. Klinika publiczna, szpital lub gabinet lekarski). ).
Średni koszt spirometrii wynosi około 42 USD, ale należy pamiętać, że nie obejmuje to wizyty w gabinecie, która może dodać kolejne 25 do 100 USD (lub więcej) do całkowitego kosztu.
Jak uzyskać wcześniejszą autoryzację od swojego ubezpieczycielaCo przynieść
Poza kartą ubezpieczeniową, dowodem osobistym i formą płatności (w razie potrzeby) nie musisz zabierać niczego szczególnie na badanie spirometryczne. Sprawdź ponownie w biurze, aby upewnić się i dowiedzieć się, która forma płatności jest akceptowana.
Inne uwagi
Oto kilka innych rzeczy, które należy zrobić przed wykonaniem badania spirometrycznego, aby zapewnić najdokładniejsze wyniki:
- Idź spać wystarczająco wcześnie, aby dużo odpocząć.
- Nie pal przez co najmniej cztery do sześciu godzin przed badaniem.
- Unikaj ciężkich ćwiczeń lub energicznej aktywności co najmniej 30 minut przed testem.
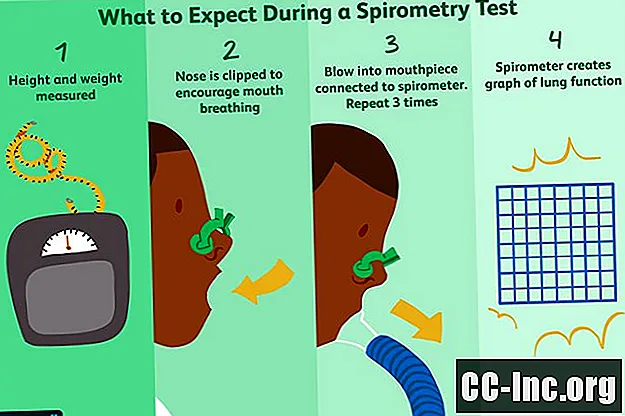
Podczas testu
Oto opis, krok po kroku, tego, czego najprawdopodobniej doświadczysz podczas badania spirometrycznego, mając na uwadze, że mogą występować różnice w sprzęcie i sposobie działania niektórych lekarzy. Porozmawiaj wcześniej ze swoim lekarzem, aby lepiej ocenić swoje oczekiwania.
Test wstępny
Po przyjeździe na wizytę zameldujesz się. Może to obejmować wypełnienie formularzy zgody, skserowanie karty ubezpieczeniowej do plików i zadbanie o współpłacenie, jeśli ją posiadasz.
Kiedy zostaniesz wezwany na test, zostaniesz poproszony o opróżnienie pęcherza. Następnie zostaniesz odprowadzony do pomieszczenia, w którym wykonywane są PFT. Technik lub terapeuta oddechowy zazwyczaj rejestruje wzrost i wagę, ponieważ te pomiary będą miały wpływ na interpretację testów.
Zostaniesz poinstruowany, aby poluzować pasek, jeśli go nosisz, i zdjąć wszelką odzież lub biżuterię, która ogranicza oddychanie. Jeśli nosisz protezy, zostawisz je na teście.
Przez cały test
Usiądziesz na krześle podczas badania spirometrycznego i zostaniesz poproszony o usiąść i normalne oddychanie, aby się uspokoić. Gdy będziesz gotowy, technik założy klips na nos, abyś mógł oddychać przez usta.
W większości przypadków będziesz mieć ustnik podobny do rurki do oddychania. Będzie on podłączony do spirometru, urządzenia mniej więcej wielkości domowej drukarki, które mierzy siłę i objętość twoich oddechów. (Rzadziej są to urządzenia przenośne wielkości aparatu z ustnikiem i cyfrowym odczytem).
Technik poda szczegółowe instrukcje dotyczące umieszczania ust wokół ustnika, aby zapewnić szczelne połączenie. Następnie zostaniesz poproszony o wzięcie tak dużego i głębokiego oddechu, jak to możliwe, i wdmuchnięcie w rurkę tak mocno, jak to możliwe.
Spirometr utworzy wykres, który zarejestruje prędkość i objętość oddechu. Aby można było uznać je za dokładne, testy muszą być powtarzalne (co oznacza, że podczas każdego siedzenia uzyskuje się te same wyniki). W związku z tym zostaniesz poproszony o powtórzenie testu co najmniej trzy razy.
Wśród rzeczy, które mogą się nie udać podczas testu, które mogą potencjalnie unieważnić wyniki:
- Osoba nie stworzyła odpowiedniego uszczelnienia wokół ustnika lub nieprawidłowo umieściła język.
- Osoba nie w pełni zrozumiała instrukcje, w tym przygotowania przed testem.
- Podczas wdechu lub wydechu wystąpił kaszel.
- Osoba nie była w stanie włożyć wystarczającej siły do wydechów (często dlatego, że niektóre choroby powodują nasilający się ból przy silnych oddechach).
- Ustnik był wypaczony lub uszkodzony.
Jeśli występują oznaki niedrożności dróg oddechowych, krótko działający lek rozszerzający oskrzela, taki jak albuterol, można zastosować w drugiej rundzie testów, aby otworzyć drogi oddechowe i sprawdzić, czy wyniki się poprawią.
Jeśli poczujesz zawroty głowy lub oszołomienie lub nie możesz przestać kaszleć, poinformuj technika. W większości przypadków wystarczy krótka przerwa na regenerację.
Po wykonaniu badania spirometrycznego możesz wrócić do swoich normalnych zajęć i zażywać leki, które przerwałeś.
Co to jest test dyfuzyjny w płucach?Interpretacja wyników
Ponieważ wyniki Twojego testu są natychmiast dostępne, Twój lekarz prawdopodobnie będzie mógł je przejrzeć z Tobą podczas wizyty.
Spirometria zapewnia dwa ważne pomiary czynności płuc:
- Wymuszona pojemność życiowa (FVC), miara ilości powietrza, które można wydmuchać z płuc podczas pełnego oddechu
- Wymuszona objętość wydechowa (FEV1), ilość powietrza, jaką można wydmuchać z płuc w ciągu jednej sekundy
Wszystkie trzy pomiary FEV1 i wszystkie trzy pomiary FVC muszą mieścić się w granicach 200 mililitrów (ml). Jeśli tak nie jest, test nie spełni kryteriów odtwarzalności i lekarz może potrzebować zacząć wszystko od nowa.
Gdy lekarz upewni się, że wyniki badań są prawidłowe, informacje zostaną wykorzystane do ustalenia, czy czynność płuc jest prawidłowa czy nieprawidłowa. W tym celu zostaną użyte tylko największe wartości FEV1 i FVC. Wszystkie inne zostaną zignorowane.
Nieprawidłowe wyniki wskazują na jeden z trzech możliwych wzorców oddychania:
- Zatykający
- Ograniczający
- Połączenie obu
Choroba obturacyjna
Obturacyjna choroba płuc to choroba, w której uszkodzenie płuc i zwężenie dróg oddechowych utrudnia wydech i całkowite opróżnienie płuc z powietrza. Obturacyjny wzorzec obserwuje się w chorobach płuc, takich jak POChP i astma.
Kiedy drogi oddechowe są zatkane, ilość powietrza, którą można wydychać w ciągu jednej sekundy (FEV1) jest mniejsza niż można by się spodziewać dla osoby w Twoim wieku, wzroście i wadze.
| Wartość FEV1 | Wskazanie |
|---|---|
| Większy niż 80% | Normalna |
| 60% do 79% | Łagodna przeszkoda |
| 40% do 59% | Umiarkowana niedrożność |
| Mniej niż 40% | Poważna przeszkoda |
Ponieważ FEV1 jest niska w przebiegu choroby obturacyjnej, stosunek FEV1 do FVC (stosunek FEV1 / FVC) również będzie niższy od średniej.
Choroba restrykcyjna
Restrykcyjny problem z płucami oznacza, że płuca zawierają zbyt mało powietrza i źle radzą sobie z przenoszeniem tlenu do krwi. Choroby restrykcyjne są najczęściej wynikiem stanu powodującego sztywność samych płuc.
Restrykcyjna choroba płuc jest czasami związana z operacją klatki piersiowej, otyłością, skoliozą (nieprawidłową krzywizną kręgosłupa), sarkoidozą (choroba zapalna powodująca nieprawidłowe rozrosty tkanki) i twardziną (nieprawidłowe, nieprowokowane gromadzenie się tkanki bliznowatej).
Wzorzec restrykcyjny będzie oznaczony:
- Niski FVC
- Normalny stosunek FEV1 / FVC (co oznacza, że obie wartości są proporcjonalnie zmniejszone)
Choroba obturacyjna / restrykcyjna
U osób z POChP można zaobserwować połączenie zarówno obturacyjnych, jak i restrykcyjnych wzorców oddychania, gdy dana osoba ma więcej niż jedną chorobę płuc, taką jak mukowiscydoza i astma lub sarkoidoza.
Jeśli masz POChP, wyniki badania spirometrycznego po zastosowaniu leku rozszerzającego oskrzela mogą ustalić, jak ciężka jest choroba i czy postępuje.
Jeśli przejdziesz drugą rundę badania spirometrycznego z użyciem leku rozszerzającego oskrzela i Twoje wartości poprawią się o 12% lub więcej, lekarz może z całą pewnością stwierdzić, że masz astmę.
Jaki masz typ astmy?Kontynuacja
Jeśli wyniki twojego badania spirometrycznego nie są w stanie zapewnić ostatecznej diagnozy lub określić, czy występuje obturacyjna i / lub restrykcyjna choroba płuc, lekarz może zlecić inne PFT, takie jak pletyzmografia, w celu zmierzenia całkowitej pojemności płuc.
Jeśli można zaproponować ostateczną diagnozę, następnym krokiem byłoby zajęcie się opcjami leczenia, aw niektórych przypadkach poddanie się dodatkowym testom w celu scharakteryzowania i określenia stadium choroby.
Jest to szczególnie prawdziwe w przypadku raka, który może wymagać biopsji płuc w celu zidentyfikowania rodzaju komórek rakowych, badań obrazowych w celu określenia zakresu i stadium choroby oraz testów genetycznych w celu ustalenia, czy kwalifikujesz się do niektórych immunoterapii.
Inne choroby płuc mogą wymagać podobnych badań wtórnych.
Jak rozpoznaje się raka płucStrona główna Spirometria
Domowy aparat spirometryczny - w zasadzie pomniejszona wersja typu używanego w warunkach klinicznych - może być przydatna w pewnych okolicznościach pod nadzorem lekarza.
Urządzenie domowe umożliwia regularne monitorowanie trendów we wzorcach oddychania przez pewien okres czasu, aby zgłosić się do lekarza. Informacje te mogą pomóc lekarzowi w precyzyjniejszym dostrojeniu leczenia niż jest to możliwe podczas jednej wizyty w gabinecie.
(Zwróć uwagę, że istnieje prostszy rodzaj spirometru, zwany spirometrem motywacyjnym, który nie zapewnia pomiarów czynności płuc. Jest to urządzenie zaprojektowane, aby pomóc utrzymać płuca w czystości po operacji).
Wśród warunków, w których lekarz może zalecić monitorowanie w domu:
- Badanie przeprowadzone w 2017 roku w Iranie sugerowało, że spirometria domowa może być stosowana do monitorowania powikłań po operacji przeszczepu płuc.
- Podobne badanie z 2013 r. Opublikowane w Współczesne badania kliniczne odkryli, że spirometria domowa może pomóc wykryć wczesne spadki czynności płuc u osób z mukowiscydozą, umożliwiając wcześniejsze leczenie, zmniejszenie choroby, wolniejszy spadek czynności płuc i poprawę jakości życia.
Z drugiej strony, dokładność domowych urządzeń spirometrycznych może się różnić w zależności od marki. Tańsze są zwykle mniej dokładne, podczas gdy zalecane często nie są dostępne. Twój lekarz może zalecić jednostkę najlepiej dostosowaną do twojego stanu. Spirometry domowe są czasami objęte ubezpieczeniem, przynajmniej częściowo, jeśli są wskazania medyczne.
Niektórzy lekarze obawiają się również, że aparaty te mogą zastępować regularne wizyty lekarskie lub zachęcać ludzi do zmiany leczenia na podstawie dowolnych odczytów.
Używaj domowego spirometru tylko wtedy, gdy zaleci to lekarz. Upewnij się, że rozumiesz, jak prawidłowo go używać i postępujesz zgodnie z zaleceniami lekarza dotyczącymi dokładnego raportowania wyników i planowania wizyt kontrolnych.
Domowe pulsoksymetry dla osób z astmąSłowo od Verywell
Jeśli przeszedłeś badanie spirometryczne, poproś swojego lekarza, aby wyjaśnił Ci wyniki, co oznaczają liczby i czy od ostatniej wizyty nastąpiły jakiekolwiek zmiany wartości. Kształcenie się i bycie własnym adwokatem stawia cię w najlepszej pozycji do podejmowania świadomych wyborów dotyczących twojego zdrowia i opcji leczenia.