Zawartość
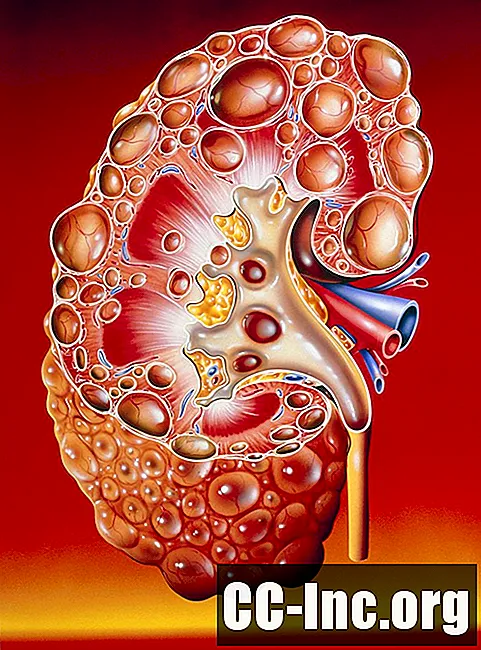
Polycystic Kidney Disease (PKD) to specyficzna genetyczna postać choroby nerek. Jak sugeruje to określenie, „poli” -cystic odnosi się do obecności wielu cyst (zamkniętych, pustych woreczków, czasem wypełnionych płynem) w nerkach. Ogólnie torbiele nerek nie są rzadkością, ale rozpoznanie torbieli w nerkach niekoniecznie musi oznaczać PKD.W rzeczywistości PKD jest tylko jednym z wielu powodów, dla których u danej osoby mogą rozwinąć się cysty w nerkach. To specyficzne dziedziczenie genetyczne i przebieg PKD sprawiają, że jest to bardzo specyficzna jednostka. Nie jest to łagodna choroba i u dużej części pacjentów może dojść do pogorszenia się niewydolności nerek, co wymaga dializy lub przeszczepu nerki.
Inne rodzaje cyst
Inne rodzaje torbieli nerek (które nie są torbielami związanymi z PKD) obejmują:
- Proste, łagodne cysty, które są zwykle łagodnym wynikiem procesu starzenia. Prawie dwanaście procent osób w wieku od 50 do 70 lat i 22,1 procent wszystkich osób w wieku powyżej 70 lat będzie miało co najmniej jedną cystę w nerce.
- Złośliwe (kiedy cysty mogą być reprezentatywne dla raka nerek, czasami nazywane torbielami złożonymi).
- Nabyte, podobnie jak u pacjentów z przewlekłą chorobą nerek (PChN).
Dlatego po stwierdzeniu cysty w nerce następnym krokiem jest rozróżnienie, czy jest to łagodny objaw związany z wiekiem, PKD, czy coś innego.
Genetyka
PKD jest stosunkowo częstym zaburzeniem genetycznym, dotykającym prawie 1 na 500 osób i pozostaje główną przyczyną niewydolności nerek. Choroba jest zwykle dziedziczona od jednego z rodziców (90 procent przypadków) lub rzadziej rozwija się „de-novo” (tzw. Mutacja spontaniczna).
Zrozumienie genetyki PKD jest niezbędne do zrozumienia objawów i przebiegu choroby. Sposób dziedziczenia z rodzica na dziecko różnicuje oba typy PKD.
Autosomalny dominujący PKD (AD-PKD) jest najczęstszą dziedziczną postacią i 90 procent przypadków PKD jest tego typu. Objawy pojawiają się zwykle w późniejszym okresie życia, w wieku od 30 do 40 lat, chociaż nie są znane objawy w dzieciństwie.
Nieprawidłowymi genami mogą być tak zwane geny PKD1, PKD2 lub PKD3. Który z tych genów ma mutację i jakiego rodzaju może to być, ma ogromny wpływ na oczekiwany wynik PKD. Na przykład gen PKD1, który znajduje się na chromosomie 16, jest najczęstszym miejscem mutacji obserwowanym w 85 procentach przypadków ADPKD. Defekty w genie (podobnie jak w przypadku innych mutacji) prowadzą do zwiększonego wzrostu komórek nabłonka w nerkach i późniejszego powstania torbieli.
PKD autosomalna recesywna (AR-PKD) występuje znacznie rzadziej i może rozpocząć się wcześnie, nawet gdy dziecko rozwija się w czasie ciąży. Jednym z powodów, dla których ten typ PKD jest rzadki, jest to, że dotknięci nim pacjenci zwykle nie żyją wystarczająco długo, aby prokreować i przekazać mutację swoim dzieciom.
Podsumowując, 90 procent przypadków PKD jest dziedziczonych, a wśród dziedzicznych typów 90 procent to przypadki autosomalne dominujące. Stąd pacjenci z PKD najczęściej będą mieli autosomalną dominującą PKD (AD-PKD).
Istotność i lokalizacja mutacji
Miejsce mutacji będzie miało wpływ na przebieg choroby. W przypadku mutacji PKD2 cysty rozwijają się znacznie później, a niewydolność nerek zwykle pojawia się dopiero w połowie lat 70. Porównaj to z mutacjami genu PKD1, w przypadku których u pacjentów po pięćdziesiątce może dojść do niewydolności nerek.
Pacjenci z mutacjami PKD2 często nawet nie będą świadomi historii rodzinnej PKD. W takim przypadku zawsze jest całkowicie możliwe, że przodek będący nosicielem mutacji zmarł, zanim choroba była na tyle ciężka, aby wywołać objawy lub wymagać dializy.
Objawy
W PKD można zaobserwować różnorodne objawy. Typowe przykłady obejmują:
- Ból w boku spowodowany powiększeniem nerek
- Infekcje dróg moczowych
- Kamienie nerkowe (z powodu powolnego przepływu moczu w cystach)
- Torbiele mogą również występować w innych narządach, takich jak wątroba i trzustka
- Pacjenci mają zwykle wysokie ciśnienie krwi, biorąc pod uwagę rolę nerek w regulacji ciśnienia krwi
Diagnoza
Chociaż mutacje PKD są zwykle obecne po urodzeniu, torbiele nerek mogą nie być widoczne w tym czasie. Te cysty rozwijają się w znaczące worki wypełnione płynem w ciągu pierwszych kilku dziesięcioleci, w którym to czasie mogą zacząć wywoływać objawy lub oznaki, zanim ktoś osiągnie wiek 30 lat. Jednak postęp choroby nerek do punktu niewydolności może zająć dziesięciolecia. odtąd.
Większość osób, które znają rodzinną historię PKD, ma niski próg rozpoznania PKD, ponieważ zarówno pacjenci, jak i lekarze są świadomi silnego rodzinnego charakteru tej choroby. W przypadkach, w których wywiad rodzinny może nie być znany lub jest pozornie „normalny”, diagnoza jest trudniejsza i wymaga oceny przez nefrologa. W tym przypadku dotknięty chorobą rodzic mógł umrzeć, zanim choroba miała kiedykolwiek szansę przejść do schyłkowej choroby nerek. Wreszcie, jeśli jest to przypadek „spontanicznej mutacji”, PKD może nie występować u żadnego z rodziców.
Wstępną diagnozę PKD przeprowadza się za pomocą badań obrazowych, takich jak USG lub tomografia komputerowa. Jednak to, że ktoś ma wiele cyst w nerkach, niekoniecznie oznacza, że ma PKD. Może to być przypadek o jeden za dużo prostych torbieli lub inne możliwości, takie jak rdzeniasta torbielowatość nerek (nie to samo, co PKD).
W przypadku wątpliwości co do diagnozy testy genetyczne mogą potwierdzić lub odrzucić diagnozę. Testy genetyczne są jednak drogie i dlatego są najczęściej stosowane, gdy diagnoza jest niejednoznaczna.
Kurs choroby
Jak długo u osób z PKD wystąpi niewydolność nerek? Być może jest to pytanie numer jeden, jakie będą mieć osoby ze świeżo zdiagnozowaną PKD. W najgorszym przypadku, gdy pacjenci dojdą do całkowitej niewydolności nerek, wymagającej dializy lub przeszczepu, czynność nerek (GFR) może spaść o około 5 punktów rocznie. Dlatego osoba, która zaczyna z GFR 50, może osiągnąć GFR 5 w ciągu około dziewięciu lat, kiedy to z pewnością może być konieczna dializa lub przeszczep.
Należy pamiętać, że nie każdy pacjent z PKD będzie musiał odmówić całkowitej niewydolności nerek. Należy jeszcze podkreślić, że nie wszyscy chorzy na PKD koniecznie przejdą do punktu, w którym będą potrzebować dializy. Pacjenci z mutacją genu PKD2 mają oczywiście większe szanse uniknięcia całkowitej niewydolności nerek. Dlatego w sumie mniej niż połowa przypadków PKD zostanie zdiagnozowana w ciągu życia pacjenta, ponieważ choroba może być klinicznie cicha.
- Dzielić
- Trzepnięcie