Zawartość
- Anatomia jelita grubego
- Typy polipów bezszypułkowych
- Objawy
- Przyczyny
- Diagnoza
- Leczenie
- Kontynuacja
- Słowo od Verywell
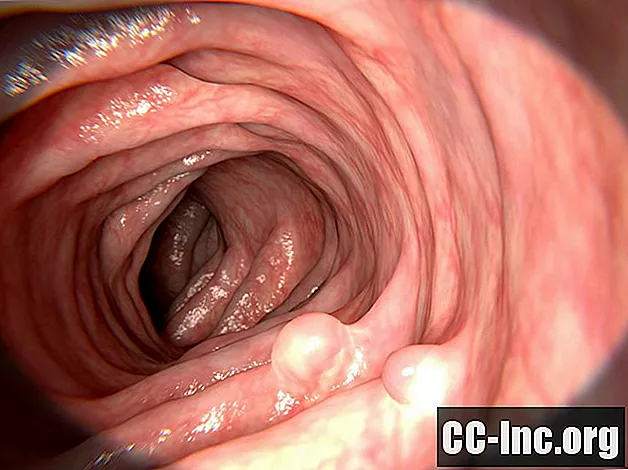
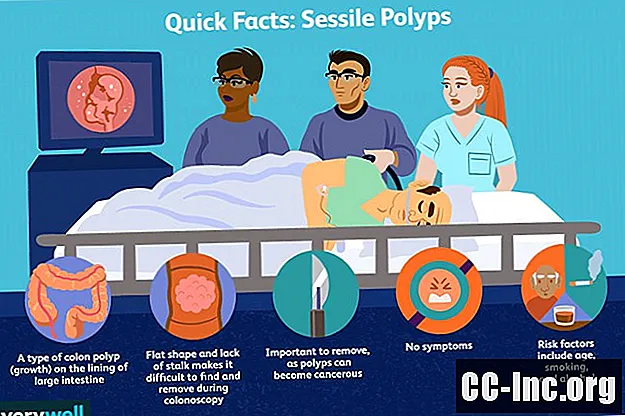
Siedzący polip to taki, który jest płaski i nie ma łodygi. Z tego powodu polipy siedzące mogą być trudniejsze do znalezienia i usunięcia podczas kolonoskopii, która jest procedurą obejmującą wnętrze okrężnicy. Polip szypułkowy to taki, który ma łodygę i wygląda bardziej jak grzyb.
Uważa się, że polipy okrężnicy są prekursorami raka okrężnicy. Większość ludzi nie będzie wiedziała, że mają polipy rosnące w okrężnicy, ponieważ zwykle nie ma żadnych objawów. Jednak osoby powyżej 40 roku życia często mają polipy w okrężnicy. W wieku 60 lat około połowa wszystkich dorosłych ma polipy w okrężnicy.
Polipy okrężnicy rosną powoli, ale ponieważ z czasem mogą urosnąć i stać się rakowymi, ważne jest, aby je usunąć. Podczas kolonoskopii można usunąć polipy okrężnicy.Dlatego u osób, u których istnieje średnie ryzyko wystąpienia polipów okrężnicy w wieku od 45 do 50 lat, zaleca się wykonanie kolonoskopii przesiewowej. Usunięcie polipa zapobiega jego rakowi.
Anatomia jelita grubego
Okrężnica jest częścią układu pokarmowego. Jest umieszczony w jamie brzusznej poniżej żołądka i przypomina rurkę (ponieważ ma otwór od wewnątrz nazywany prześwitem). Ma kształt litery „U”, co oznacza, że biegnie z jednej strony brzucha w górę, w poprzek i w dół z drugiej strony. Dla przeciętnego dorosłego okrężnica ma około 6 stóp długości.
Czasami „okrężnica” i „jelito grube” są używane zamiennie, ale okrężnica jest w rzeczywistości jedną częścią jelita grubego. Oprócz okrężnicy, jelito grube obejmuje również kątnicę, odbytnicę i odbyt.
W celu łatwiejszego i dokładniejszego omówienia części jelita grubego podzielono je na różne części. Pokarm przemieszcza się z jelita cienkiego do jelita ślepego, następnie do okrężnicy wstępującej, poprzecznej, zstępującej, esicy, a na końcu do odbytnicy. Cecum znajduje się między końcem jelita cienkiego a początkiem jelita grubego.
Okrężnica wstępująca znajduje się po prawej stronie brzucha, okrężnica poprzeczna znajduje się w górnej części brzucha, a okrężnica zstępująca znajduje się po lewej stronie brzucha. Ostatnią częścią okrężnicy, która znajduje się powyżej miednicy i jest do niej zakrzywiona, jest esicy.
Odbytnica to część jelita cienkiego, w której utrzymywany jest stolec do czasu pójścia do łazienki. Kanał odbytu to ostatnia sekcja, która znajduje się między odbytem a odbytem. Stolec przemieszcza się przez kanał odbytu i na zewnątrz ciała przez odbyt.
Typy polipów bezszypułkowych
Różne rodzaje polipów, które mogą być bardziej płaskie (siedzące), obejmują:
- Bezszypułkowy ząbkowany. Ten typ siedzącego polipa powstaje w wyniku nieprawidłowego wzrostu i może różnić się od innych typów polipów. Ten typ polipa zaliczany jest do kategorii nowotworów i jest traktowany jako przedrakowy. Komórki z tego typu polipów wyglądają na ząbkowane lub mają wygląd piłokształtny pod mikroskopem, co daje im ich nazwę. W przypadku stwierdzenia dużych, siedzących polipów ząbkowanych może być konieczne częstsze wykonywanie kolonoskopii kontrolnych lub innych testów. Ten typ polipa występuje częściej u osób palących.
- Villous. Ten typ polipa niesie wysokie ryzyko raka i często jest bezszypułkowy (zamiast uszypułowany).
- Rurowy. Ten typ polipa, który również występuje najczęściej, może mieć mniejsze ryzyko zachorowania na raka.
- Tubulovillous. Ten typ polipa jest uprawiany zarówno rurkowato, jak i kosmicznie.
Objawy
Większość ludzi nie wie, że w ich okrężnicy może występować polip bezszypułkowy, ponieważ nie ma żadnych objawów.
Polipy mogą nie powodować żadnych objawów, dopóki nie urosną i / lub nie staną się rakowe. Podczas przesiewowej kolonoskopii można wykryć polipy okrężnicy, które obecnie nie powodują żadnych oznak ani objawów. W większości przypadków polipy są usuwane, aby zapobiec rozwojowi raka okrężnicy.
Brak objawów, gdy masz polipa, jest jednym z powodów, dla których ważne jest, aby osoby zagrożone zachorowaniem na raka okrężnicy miały regularne badania przesiewowe w kierunku raka okrężnicy.
Kiedy polip w okrężnicy powoduje oznaki lub objawy, mogą one obejmować:
- Niedokrwistość: Polip, który krwawi może powodować utratę krwi, nawet jeśli utrata krwi nie jest wystarczająca, aby była widoczna na stolcu lub w stolcu.
- Zaparcie: Kiedy polipy rosną, mogą blokować wnętrze jelita grubego (światło). Może to oznaczać, że stolec nie jest w stanie przejść przez obszar wzrostu polipa, co może powodować zaparcia.
- Zmiana koloru stolca: Stolec zmienia kolor z różnych powodów i może być całkowicie normalny, zwłaszcza jeśli jest to spowodowane jedzeniem lub suplementami. Jeśli jednak zmiana koloru stolca utrzymuje się dłużej niż kilka dni i której nie można wytłumaczyć dietą, lekami lub suplementami, jest to powód, aby porozmawiać z lekarzem. Krew w stolcu z krwawiącego polipa może powodować ciemne lub czarne zabarwienie stolca. Kiedy stolec ma również smolisty wygląd lub konsystencję, jest to również znak, że należy skonsultować się z lekarzem, ponieważ ta zmiana może pochodzić z krwi.
- Biegunka: Biegunka może być skutkiem tego, że tylko płynny stolec może przedostać się przez zablokowany obszar jelita. Większość ludzi od czasu do czasu ma zaparcia lub biegunkę i ustępuje samoistnie, ale jeśli objawy te utrzymują się przez trzy lub więcej dni, dobrze jest porozmawiać z lekarzem, aby sprawdzić, czy istnieje powód, aby dalej szukać.
- Ból: Ból nie jest częstym objawem, dopóki polipy nie urosną na tyle, że zaczną uciskać inne obszary brzucha. W tym czasie mogą również wystąpić inne oznaki i objawy zatoru spowodowane wielkością polipa.
- Krwawienie z odbytnicy: Hemoroidy są częstą przyczyną krwawienia z odbytu. Jednak nie należy automatycznie zakładać, że krwawienie z odbytu pochodzi z hemoroidu, chyba że zostanie to potwierdzone przez lekarza. Dzieje się tak, ponieważ polip może również krwawić i powodować pojawienie się krwi na papierze toaletowym, stolcu lub w stolcu. Najczęstszym objawem polipa jest krwawienie z odbytu, które nie powoduje bólu.
Przyczyny
Polipy mogą rosnąć w dowolnym miejscu jelita grubego. Chociaż obecnie nie ma znanych sposobów zapobiegania rozwojowi polipów, istnieje kilka znanych czynników, które mogą zwiększać ryzyko rozwoju polipów. Niektóre typy polipów, w tym siedzące polipy ząbkowane, mogą powstawać z powodu mutacji genów. Mutacja może spowodować niekontrolowany wzrost niektórych komórek. Może to doprowadzić do rozwoju polipa, który nadal rośnie bez kontroli.
Nie ma sposobu, aby zidentyfikować konkretny powód (powody), dla których polip zaczął rosnąć w jelicie grubym. Jednak niektóre z czynników ryzyka, o których wiadomo, że przyczyniają się do wzrostu polipów, to:
- Wiek: Jednym z czynników ryzyka, którego nie można zmienić, jest wiek. Polipy stają się częstsze wraz z wiekiem, a szczególnie częściej występują u osób w wieku powyżej 50 lat.
- Alkohol: Picie napojów alkoholowych wiąże się ze zwiększonym ryzykiem rozwoju polipów okrężnicy.
- Zapalenie: Stan zapalny okrężnicy w wyniku choroby układu pokarmowego, takiej jak choroba zapalna jelit (choroba Leśniowskiego-Crohna lub wrzodziejące zapalenie jelita grubego) jest inną przyczyną wzrostu polipów. Dlatego ważne jest, aby dobrze zarządzać chorobami przewodu pokarmowego, aby uniknąć zapalenia.
- Pochodzenie etniczne: Innym czynnikiem ryzyka dla polipów okrężnicy, których nie można zmienić, jest dziedzictwo. U osób pochodzenia afroamerykańskiego może wystąpić zwiększone ryzyko zachorowania na raka okrężnicy.
- Historia rodzinna: Istnieje zwiększone ryzyko wystąpienia polipów u osób, których bliscy członkowie rodziny mieli polipy okrężnicy lub raka okrężnicy.
- Siedzący tryb życia: Zmniejszenie aktywności fizycznej może wiązać się ze zwiększonym ryzykiem rozwoju polipów okrężnicy.
- Palenie: Ryzyko rozwoju polipów okrężnicy może być zwiększone u osób palących papierosy.
- Cukrzyca typu 2: Osoby, u których zdiagnozowano cukrzycę typu 2 i których choroba nie jest dobrze kontrolowana, mogą mieć zwiększone ryzyko rozwoju polipów okrężnicy.
- Waga: Otyłość może wiązać się ze zwiększonym ryzykiem rozwoju polipów okrężnicy.
Diagnoza
Dwie szerokie kategorie, do których zwykle zalicza się polipy okrężnicy, to nowotworowe i nienowotworowe. W większości przypadków polipy nienowotworowe to takie, które nie stają się rakowe. Polipy hamartomatyczne, hiperplastyczne i zapalne to typy polipów nienowotworowych.
Polipy nowotworowe to te, które mogą mieć zwiększone ryzyko zachorowania na raka, zwłaszcza gdy rosną. Jednak nie każdy polip rozwinie się w raka.
Badania przesiewowe w kierunku polipów to najlepszy sposób na ich wykrycie, zanim mogą urosnąć i spowodować problemy zdrowotne. Testy w celu wyszukania polipów okrężnicy, które są wykonywane w regularnych odstępach czasu, są zalecane dla osób w wieku od 45 do 50 lat lub dla osób, które są narażone na zwiększone ryzyko z powodu historii rodzinnej lub osobistej historii raka okrężnicy lub polipów okrężnicy. Zaleca się również regularne badania przesiewowe osobom, u których w przeszłości występowały zapalne schorzenia przewodu pokarmowego, takie jak choroba Leśniowskiego-Crohna lub wrzodziejące zapalenie jelita grubego.
Osoby, które są narażone na zwiększone ryzyko rozwoju polipów okrężnicy, powinny skonsultować się z lekarzem w celu ustalenia, kiedy i jak należy poddać się badaniu przesiewowemu. W większości przypadków polipy są obecne podczas badań przesiewowych.
Polipy można usunąć podczas niektórych testów, takich jak kolonoskopia, co eliminuje ryzyko ich wzrostu i przekształcenia się w raka.
Opcje przesiewowe w celu wykrycia polipów w okrężnicy obejmują:
Kolonoskopia
Kolonoskopia to badanie, które służy do zajrzenia do wnętrza okrężnicy za pomocą długiej, elastycznej rurki z kamerą na końcu wprowadzanej przez odbyt. Podczas tego badania gastroenterolog (lekarz specjalizujący się w przewodzie pokarmowym) może zobaczyć wyściółkę okrężnicy. Jeśli obecne są jakiekolwiek polipy, można je znaleźć i zwykle są również usuwane. Ponadto można pobrać i przesłać do badań biopsje (małe fragmenty tkanki okrężnicy). Podczas tego testu pacjenci są zwykle poddawani sedacji. Biopsje mogą wykazać, czy istnieją jakiekolwiek zmiany w komórkach tkanki okrężnicy, które mogą wskazywać na stan przedrakowy.
Sigmoidoskopia
Sigmoidoskopia jest podobna do kolonoskopii, ponieważ jest to test, który jest używany do zajrzenia do wnętrza okrężnicy. Jest również przeprowadzany za pomocą długiej, elastycznej rurki, którą wprowadza się do ciała przez odbyt. Podczas tego testu widoczna jest tylko ostatnia część okrężnicy, czyli esicy. Jeśli zostaną znalezione jakiekolwiek polipy, można je również usunąć. Jednak można zobaczyć tylko esicę, a polipy widoczne w jakimkolwiek innym obszarze okrężnicy nie byłyby widoczne ani usunięte. Oznacza to, że ten test ma ograniczone zastosowanie w badaniach przesiewowych okrężnicy pod kątem polipów, które mogą znajdować się w innych częściach okrężnicy.
Testy stolca
Można również użyć stolca do badań przesiewowych pod kątem objawów polipów, w tym krwi. W tym teście próbki kału są pobierane do sterylnego kubka w biurze lekarza lub w domu i przenoszone do laboratorium w celu przetestowania. Krew w stolcu, której nie można zobaczyć gołym okiem, nazywana krwią utajoną, można wykryć podczas badania w laboratorium. Krew pojawiająca się w stolcu może pochodzić z krwawiącego polipa. Inny rodzaj testu kału polega na wykryciu DNA lub materiału genetycznego z polipa lub raka okrężnicy. Jeśli w kale znajduje się krew lub materiał genetyczny, mogą być potrzebne inne badania, aby znaleźć przyczynę i usunąć ją lub wyleczyć.
Wirtualna kolonoskopia
Ten test obrazowania, znany również jako kolonografia CT, służy do oglądania wnętrza okrężnicy. Jest to mniej inwazyjny test, ponieważ wykonuje się go poprzez robienie zdjęć. Aby zakończyć ten test, do odbytnicy wprowadza się rurkę około 2 cali. Pacjenci leżą na stole, który przesuwa się do skanera CT, aby można było wykonać zdjęcia.
Leczenie
Siedzące polipy są bardziej płaskie i nie mają łodygi, co w niektórych przypadkach może utrudniać ich usunięcie podczas kolonoskopii. Jednak w większości przypadków zostaną podjęte wysiłki, aby usunąć polipy, gdy zostaną znalezione. Jeśli nie można usunąć siedzącego polipa, lekarz może zamiast tego zastosować nadzór i wykonać kolejny test po pewnym czasie, aby sprawdzić, czy polip się zmienił. Może to oznaczać częstsze kolonoskopie.
Jeśli wyniki biopsji wykażą, że polip jest rakowy, należy go usunąć. Jeśli usunięcie polipa podczas kolonoskopii nie jest możliwe, może być konieczne wykonanie zabiegu chirurgicznego w celu jego usunięcia. Mogą być również potrzebne inne metody leczenia, aby upewnić się, że cały materiał rakowy został usunięty. Po usunięciu rakowego lub potencjalnie rakowego polipa tkanka zostanie wysłana do dalszych badań przez patologa.
Kontynuacja
Po znalezieniu i usunięciu polipa konieczna będzie dalsza kontrola u lekarza, aby upewnić się, że polip i / lub materiał rakowy zniknął. Lekarz poinformuje, kiedy konieczne będzie wykonanie kolejnego testu, aby kontynuować badanie przesiewowe pod kątem większej liczby polipów. Harmonogram testów będzie oparty na kilku czynnikach, w tym na rodzaju wykrytych polipów, ich liczbie, wielkości i ewentualnym wykryciu komórek rakowych w biopsji.
Lekarz zastosuje wytyczne, aby określić, kiedy powinien być przeprowadzony kolejny test przesiewowy. Przykładem potencjalnego harmonogramu działań następczych może być:
- Pacjent nie ma polipów: Następna kolonoskopia za 10 lat
- Pacjent ma jeden do dwóch polipów <10 mm: Następna kolonoskopia za 7 do 10 lat (zamiast od 5 do 10 lat)
- Pacjent ma trzy do czterech polipów <10 mm: Następna kolonoskopia za trzy do pięciu lat (zamiast trzech lat)
- Pacjent ma więcej niż 10 polipów: Następna kolonoskopia za rok (zamiast trzech lat)
- Pacjent ma zaawansowane polipy: Następna kolonoskopia za trzy lata
Słowo od Verywell
Polipy są powszechne u osób w wieku powyżej 50 lat. Aby uniknąć problemów zdrowotnych i zmniejszyć ryzyko rozwoju polipów, ważne jest prowadzenie zdrowego stylu życia, ale istnieją pewne czynniki ryzyka, których nie można zmienić. W wielu przypadkach kolonoskopia jest uważana za najlepszą opcję do wykrycia polipów okrężnicy i ich usunięcia. Dostępne są inne testy i można je również stosować do badań przesiewowych pod kątem polipów, ale polipektomia będzie nadal potrzebna, aby zapobiec potencjalnemu przekształceniu się polipów w raka okrężnicy.
Po znalezieniu i usunięciu polipów konieczne jest kontynuowanie badań przesiewowych pod kątem polipów w odstępach czasu określonych przez lekarza. Osoby, które mają obawy dotyczące ryzyka zachorowania na raka okrężnicy, powinny porozmawiać z lekarzem o metodach badań przesiewowych i sposobach zmniejszania ryzyka.