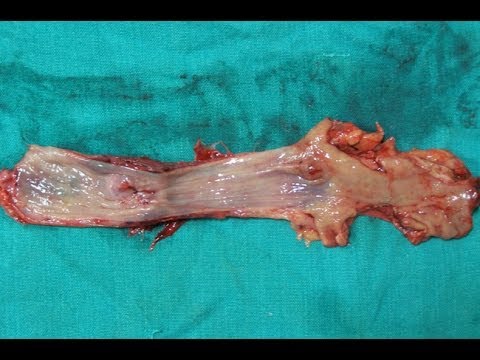
Zawartość
Testy stosowane do diagnozowania raka przełyku mogą obejmować jaskółkę baru, endoskopię i endoskopowe USG i często są zlecane osobom, które mają trudności z połykaniem, uporczywy kaszel lub czynniki ryzyka choroby, takie jak długotrwały refluks żołądkowy. Inne procedury i testy obrazowe, takie jak CT, PET i bronchoskopia, mogą być pomocne w określeniu stopnia zaawansowania choroby. Z kolei ostrożna ocena stopnia zaawansowania jest potrzebna, aby wybrać najlepsze opcje leczenia.
Laboratoria i testy
Nie ma domowego testu na raka przełyku. Warto być świadomym zarówno czynników ryzyka choroby, jak i potencjalnych oznak i objawów ostrzegawczych raka przełyku, aby można było umówić się na wizytę u lekarza i przeprowadzić odpowiednie profesjonalne badania w razie potrzeby.
Testy laboratoryjne są dość niespecyficzne w przypadku raka przełyku, ale są stosowane wraz z obrazowaniem, dokładnym przeglądem historii zdrowia rodziny i osobistej oraz badaniem fizycznym w celu zdiagnozowania choroby.
Pełna morfologia krwi (CBC) może wykazywać oznaki niedokrwistości (mała liczba czerwonych krwinek) w przypadku krwawienia z raka. Wyniki badań czynności wątroby mogą być podwyższone, jeśli rak rozprzestrzenił się na wątrobę.
Przewodnik po dyskusji lekarzy zajmujących się rakiem przełyku
Pobierz nasz przewodnik do wydrukowania na kolejną wizytę u lekarza, który pomoże Ci zadać właściwe pytania.

Procedury
Procedury są bardzo ważne w postawieniu diagnozy raka przełyku i obejmują:
Endoskopia
Endoskopia górna (esophagoskopia lub przełyk-żołądek-dwunastoskopia) jest obecnie podstawową metodą rozpoznawania raka przełyku, w której elastyczną, oświetloną rurkę wprowadza się przez usta i w dół przez przełyk. Rurka ma na końcu kamerę, która umożliwia lekarzom bezpośrednią wizualizację wyściółki przełyku. W przypadku stwierdzenia nieprawidłowości można wykonać biopsję w tym samym czasie.
Przed zabiegiem podaje się pacjentowi środek uspokajający wywołujący senność, a zabieg jest zwykle dobrze tolerowany.
USG endoskopowe (EUS)
Jest to procedura wykonywana w celu uzyskania pomocnego obrazowania. Podczas tradycyjnej endoskopii górnej sondy ultradźwiękowej na końcu lunety odbija się fale dźwiękowe o wysokiej energii od tkanek wewnętrznych przełyku. Echa tworzą sonogram, obraz tych tkanek.
EUS jest najbardziej pomocny w określaniu głębokości guza, co jest bardzo ważne przy jego określaniu stopnia zaawansowania. Jest również bardzo pomocny w ocenie pobliskich węzłów chłonnych i kierowaniu biopsją wszelkich nieprawidłowości.
Można również rozważyć inne badania obrazowe (patrz poniżej), chociaż jest to najbardziej inwazyjne.
Biopsja
Podczas endoskopii często wykonuje się biopsję, ale można ją również wykonać za pomocą bronchoskopii lub torakoskopii. Patolodzy przyglądają się tej tkance pod mikroskopem, aby dowiedzieć się, czy tkanka jest rakowa, a jeśli tak, to czy jest to rak płaskonabłonkowy czy gruczolakorak . Próbce przypisuje się również stopień guza, czyli liczbę opisującą, jak agresywny jest guz.
Można wykonać inne testy tkanek, które sprawdzają charakterystykę molekularną guza, takie jak status HER2 (np. Raki piersi, które mogą być HER2 dodatnie, raki przełyku mogą być również HER2 dodatnie).
Bronchoskopia
Bronchoskopię wykonuje się zwykle w przypadku guzów przełyku, które znajdują się w środkowej lub górnej jednej trzeciej części przełyku. Bronchoskop (cienka, oświetlona rurka) jest wprowadzana przez nos lub usta do tchawicy (rurki łączącej usta z płuca) i oskrzela (duże drogi oddechowe) płuc. Procedura umożliwia lekarzowi bezpośrednią obserwację wszelkich nieprawidłowości w tych obszarach i pobranie ich próbek tkanek (biopsja), jeśli występują.
Bronchoskopia wykonywana jest w sedacji, zwykle w trybie ambulatoryjnym.
Torakoskopia
Podczas torakoskopii wykonuje się nacięcie lub cięcie między dwoma żebrami, a do klatki piersiowej wprowadza się torakoskop, czyli cienką, oświetloną rurkę. Lekarze używają tego do obejrzenia narządów wewnątrz klatki piersiowej i sprawdzenia nieprawidłowych obszarów pod kątem raka . Próbki tkanek i węzły chłonne mogą zostać usunięte do biopsji. W niektórych przypadkach ta procedura może być stosowana do usuwania części przełyku lub płuc.
Laparoskopia
Podczas laparoskopii wykonuje się niewielkie nacięcia lub nacięcia w ścianie brzucha. Przez jedno z nacięć wprowadza się laparoskop, kolejną cienką, oświetloną rurkę, aby obejrzeć narządy w jamie brzusznej i sprawdzić objawy choroby. Przez te same lub inne nacięcia można wprowadzić inne narzędzia w celu wykonania takich procedur, jak usunięcie narządów lub pobranie próbek tkanek do biopsji.
Laryngoskopia
Do gardła wprowadza się małą, oświetloną rurkę, aby spojrzeć na krtań lub krtań. Test ten może wykryć wszelkie oznaki rozprzestrzeniania się raka do krtani lub gardła.
Obrazowanie
Badania obrazowe mogą być wykonywane początkowo jako część diagnostyki raka przełyku, ale częściej są wykonywane w celu określenia stadium raka, który został wykryty. Testy, które można wykonać, obejmują:
Barium Swallow
Pierwszym badaniem przeprowadzanym w celu oceny ewentualnego raka przełyku jest często badanie jaskółki baru lub górna endoskopia, chociaż w przypadku podejrzenia raka przełyku preferowane jest bezpośrednie przejście do endoskopii.
W jaskółce baru (zwanej również serią górnego przewodu pokarmowego) osoba pije białawy płyn zawierający bar, a następnie przechodzi serię promieni rentgenowskich. Bar wyściela przełyk i żołądek, umożliwiając radiologowi zobaczenie nieprawidłowości w ścianie przełyku na wykonanych zdjęciach.
Jaskółka barowa może być pomocna w diagnozowaniu zwężeń (blizny w przełyku), ale jest stosowana rzadziej niż w przeszłości, ponieważ nie można wykonać biopsji w tym samym czasie.
Tomografia komputerowa
Tomografia komputerowa (tomografia komputerowa) wykorzystuje przekrój poprzeczny promieni rentgenowskich do stworzenia trójwymiarowego obrazu narządów wewnętrznych. W przypadku raka przełyku test zwykle nie jest stosowany jako część diagnozy, ale jest ważny w określaniu stopnia zaawansowania choroby.
CT szczególnie dobrze sprawdza się w poszukiwaniu dowodów na jakiekolwiek rozprzestrzenianie się (przerzuty) guza do węzłów chłonnych lub innych obszarów ciała, takich jak płuca lub wątroba.
Skanowanie zwierzęcia
Skany PET są bardzo pomocne w poszukiwaniu dowodów na rozprzestrzenianie się raka przełyku.Skanowanie PET różni się od innych badań obrazowych tym, że mierzy aktywność metaboliczną w regionie ciała. Niewielka ilość radioaktywnego cukru jest wstrzykiwana do krwiobiegu i pozostawia czas na pobranie go przez komórki. Komórki, które są bardziej aktywne, takie jak komórki rakowe, są jaśniejsze niż obszary, które są mniej aktywne metabolicznie.
Rentgen
Oprócz powyższych testów w celu rozpoznania i określenia stopnia zaawansowania raka przełyku można wykonać zdjęcie rentgenowskie klatki piersiowej w celu wykrycia przerzutów do płuc.
Diagnozy różnicowe
Istnieje wiele schorzeń, które mogą powodować objawy podobne do objawów raka przełyku, takie jak trudności w połykaniu. Niektóre z nich obejmują:
- Zwężenie przełyku: Zwężenie to blizna, która tworzy się w przełyku powodując zwężenie. Często występuje z powodu urazu, na przykład z powodu powikłań endoskopowych w przypadku żylaków przełyku (żylaki przełyku często związane z alkoholizmem), po osoba miała zgłębnik nosowo-żołądkowy (zgłębnik nosowo-żołądkowy) na miejscu przez dłuższy czas lub z powodu przypadkowego połknięcia środka do czyszczenia drenów w dzieciństwie.
- Rak żołądka (rak żołądka): Raki żołądka mogą powodować objawy podobne do raka przełyku.
- Łagodne guzy przełyku (takie jak mięśniak gładkokomórkowy przełyku): Większość guzów przełyku (około 99%) jest nowotworowa. Mogą jednak występować łagodne guzy, z których większość to mięśniaki gładkokomórkowe.
- Achalazja: Achalazja jest rzadkim stanem, w którym pas tkanki między dolnym przełykiem a żołądkiem (dolny zwieracz przełyku) nie rozluźnia się prawidłowo, co utrudnia przejście pokarmu z przełyku do żołądka.
Inscenizacja
Określenie stadium raka jest ważne przy wyborze najlepszych opcji leczenia, w tym przy podejmowaniu decyzji, czy operacja jest w ogóle możliwa. Zazwyczaj do określenia stopnia zaawansowania stosuje się połączenie badań obrazowych i wyników biopsji.
Lekarze używają rozszerzeniaInscenizacja TNMmetoda sklasyfikować guz przełyku; ten system jest używany również w przypadku innych nowotworów. Jednak w przypadku raka przełyku lekarze dodają dodatkową literę do akronimu-G-, aby wyjaśnić stopień guza. L jest również dodawany w przypadku raka płaskonabłonkowego.
Specyfika stopniowania zaawansowania jest złożona, ale poznanie ich może pomóc w lepszym zrozumieniu choroby.
T oznacza guz: Liczba T jest oparta na tym, jak głęboko w wyściółce przełyku guz sięga. Najbardziej wewnętrzną warstwą (najbliżej pokarmu przechodzącego przez przełyk) jest blaszka właściwa. Kolejne dwie warstwy to warstwa podśluzowa. Poza tym znajduje się blaszka właściwa, a wreszcie przydanka - najgłębsza warstwa przełyku.
- Tis: To oznacza raka in situ, nowotwór obejmujący tylko górną warstwę komórek przełyku.
- T1: Guz rozciąga się przez blaszkę właściwą i mięśnie mięśniowe. (W T1a guz zaatakował blaszkę właściwą lub błonę śluzową mięśni. W T1b guz zajął błonę podśluzową).
- T2: Guz zajął mięsień (mięsień właściwy).
- T3: Guz rozprzestrzenił się na przydankę. Teraz przeniknął całą drogę przez mięsień do otaczających tkanek.
- T4: T4a oznacza, że guz rozprzestrzenił się poza przełyk, obejmując sąsiednie struktury, takie jak opłucna (wyściółka płuc), osierdzie (wyściółka serca), żyła azygotyczna, przepona i otrzewna (wyściółka brzucha) . T4b oznacza, że guz rozprzestrzenił się do aorty, kręgów lub tchawicy.
N oznacza węzły chłonne:
- N0: Nie ma zajętych węzłów chłonnych.
- N1: Guz rozprzestrzenił się na jeden lub dwa pobliskie (regionalne) węzły chłonne.
- N2: Guz rozprzestrzenił się na trzy do sześciu pobliskich węzłów chłonnych.
- N3: Guz rozprzestrzenił się na siedem lub więcej pobliskich węzłów chłonnych.
M oznacza przerzuty (odległe rozprzestrzenianie się) raka:
- M0: Nie ma przerzutów.
- M1: Obecne są przerzuty.
G oznacza klasę:
Inaczej jest w przypadku gruczolakoraka i raka kolczystokomórkowego.
W przypadku gruczolakoraka:
- G1: Komórki wyglądają jak normalne komórki (dobrze zróżnicowane), a co najmniej 95 procent guza ma dobrze uformowane gruczoły.
- G2: Komórki wyglądają trochę inaczej niż normalne komórki (średnio zróżnicowane), a od 5% do 95% guza wykazuje tworzenie gruczołów.
- G3: Komórki wyglądają bardzo nieprawidłowo (słabo zróżnicowane), a mniej niż 50 procent guza wykazuje formowanie gruczołów.
W przypadku raka płaskonabłonkowego:
- G1: Komórki wyglądają jak normalne komórki (dobrze zróżnicowane) i są ułożone w arkusze.
- G2: Komórki wyglądają trochę inaczej niż normalne komórki (są nieco zróżnicowane).
- G3: Komórki wyglądają znacznie inaczej niż zdrowe komórki (słabo zróżnicowane) i są rozmieszczone w gniazdach.
L oznacza lokalizację (tylko rak płaskonabłonkowy):
- Górny: Guz jest obecny w przełyku szyjnym do dolnej granicy żyły nieparzystej.
- Środkowy: Guz występuje od dolnej granicy żyły niedojrzałej do dolnej granicy dolnej żyły płucnej.
- Niższy: Guz znajduje się między dolną granicą dolnej żyły płucnej a żołądkiem (w tym guzy obejmujące połączenie przełykowo-żołądkowe).
Korzystając z powyższego, wtedy onkolodzyprzypisać etap. Uważa się to za etap patologiczny, a nie kliniczny, który jest dokładniejszy pod względem rokowania.
Etapy gruczolakoraka przełyku
Etap 0: Rak występuje tylko w najbardziej wewnętrznej warstwie komórek wyściełających przełyk (Tis, N0, M0). Jest to również znane jako rak in situ.
Etap I: Nowotwory w stadium I można znaleźć w dowolnym miejscu i są podzielone na stadium IA, stadium IB i stadium IC.
- Etap IA: Guzy w stadium IA obejmują najbardziej wewnętrzne warstwy, ale nie rozprzestrzeniają się do błony podśluzowej (T1a, N0, M0, G1).
- Etap IB: Guzy te mogą być podobne do stadium IA, ale wyglądają bardziej nieprawidłowo (T1a, N0, M0, G2) lub zajęły błonę podśluzową (T1b, N0, M0, G1-2).
- Etap IC: Guzy te mogą obejmować tylko najbardziej wewnętrzne warstwy, ale wydają się bardzo nieprawidłowe (T1, N0, M0, G3) lub rozprzestrzeniły się do mięśnia (T2, N0, M0, G1-2).
Etap II: W zależności od miejsca rozprzestrzeniania się raka, rak przełyku w stadium II dzieli się na stadium IIA i stadium IIB.
- Etap IIA: W stadium IIA guz rozprzestrzenił się na mięsień i ma wyższy stopień (T2, N0, M0, G3).
- Etap IIB: Na etapie IIB są też dwie podstawowe sytuacje. W jednym z nich guz obejmuje tylko najbardziej wewnętrzne warstwy tkanki, ale rozprzestrzenił się do jednego lub dwóch pobliskich węzłów chłonnych (T1, N1, M0, dowolny G). W drugim guz rozprzestrzenił się na przydankę, ale nie ma węzłów chłonnych (T3, N0, M0, dowolny G).
Etap III: Etap III obejmuje dwa etapy.
- Etap IIIA: Obejmuje to guzy, które obejmują tylko najbardziej wewnętrzne warstwy, ale rozprzestrzeniły się do trzech do sześciu węzłów chłonnych (T1, N2, M0, dowolne G, w dowolnym miejscu) lub guzy, które rozprzestrzeniły się do mięśnia, a także do jednego do dwóch węzłów chłonnych (T2 , N1, M0, dowolne G, dowolna lokalizacja).
- Etap IIIB: Istnieją trzy różne typy nowotworów, które można sklasyfikować jako stadium IIIB. W jednym z nich guz rozprzestrzenił się poza przełyk do sąsiednich struktur i może, ale nie musi, rozprzestrzenić się na węzły chłonne (T4a, N0-1, M0, dowolne G). W innym, guz rozprzestrzenił się do jednego lub dwóch węzłów chłonnych i rozciąga się do przydanki (T3, N1, M0, dowolne G). W trzecim, guz w pewnym stopniu rozprzestrzenił się poza warstwy wewnętrzne i obejmuje trzy do sześciu węzłów chłonnych (T2-3, N2, M0, dowolne G).
Etap IV: Gruczolakorak dzieli się na stadium IVA i IVB.
- Etap IVA: Guz rozprzestrzenił się na obszary w pobliżu przełyku i nie obejmuje żadnych węzłów chłonnych lub od trzech do sześciu węzłów chłonnych.
- Guz rozprzestrzenił się na siedem lub więcej węzłów chłonnych.
- Etap IVB: Rak rozprzestrzenił się na inną część ciała.
Rak płaskonabłonkowy etapów przełyku
W odróżnieniu od gruczolakoraka, ocena stopnia zaawansowania i rokowanie w przypadku raka płaskonabłonkowego obejmuje również lokalizację guza.
Etap 0: Rak występuje tylko w najbardziej wewnętrznej warstwie komórek wyściełających przełyk (Tis, N0, M0). Jest to również znane jako rak in situ. Guzy stopnia 0 można znaleźć w dowolnym miejscu.
Etap I: Ten etap można podzielić na etapy IA i IB, a guzy te mogą znajdować się w dowolnym miejscu przełyku.
- Etap IA: Guz obejmuje tylko najbardziej wewnętrzne warstwy tkanki, ale nie dotarł jeszcze do warstwy podśluzowej. Komórki wyglądają bardzo normalnie (T1a, N0, M0, G1).
- Etap IB: Istnieją trzy sytuacje, w których guz może być w stadium IB. Jeden jest podobny do stadium IA, z wyjątkiem tego, że komórki sięgają do błony podśluzowej (T1b, N0, M0, G1). W innym, guz pozostaje w najbardziej wewnętrznych tkankach, ale komórki wyglądają bardziej nieprawidłowo (T1, N0, M0, G2-3). W trzecim przypadku guz rozprzestrzenił się i zajął mięsień, ale komórki wyglądają bardzo normalnie i nie rozprzestrzeniły się do węzłów chłonnych (T2, N0, M0, G1).
Etap II:W zależności od miejsca rozprzestrzeniania się raka, rak przełyku w stadium II dzieli się na stadium IIA i stadium IIB.
- Etap IIA: Istnieją trzy różne sposoby sklasyfikowania guza jako stadium IIA. Obejmuje to guzy, które rozszerzyły się do mięśnia (podobnie jak w stadium IB), ale komórki mają bardzo nieprawidłowy wygląd (T2, N0, M0, G2-3). Ten etap obejmuje również guzy, które zaatakowały przydankę i znajdują się w dolnej części przełyku (T3, N0, M0, dowolny G, dolny) lub w środkowej i górnej części przełyku (T3, N0, M0, G1, górna środkowa).
- Etap IIB: Trzy są cztery różne sposoby, w których guz można uznać za stadium IIB. Należą do nich guzy, które rozprzestrzeniły się do przydanki i mają nieprawidłowo wyglądające komórki w dowolnym miejscu (T3, N0, M0, G2-3); guzy, które obejmują przydankę i mają nieokreślony stopień w dowolnym miejscu (T3, N0, M0, X) lub mają dowolny stopień, ale lokalizacja, która nie jest zdefiniowana (T3, N0, M0, dowolny X) lub te, które obejmowały tylko najbardziej wewnętrznych tkanek, ale rozprzestrzenił się do jednego lub dwóch węzłów chłonnych (T1, N1, M0, dowolne G, dowolne miejsce).
Etap III: Nowotwory w stadium III mogą być dowolnego stopnia i znajdować się w dowolnym miejscu.
- Etap IIIA: Stadium IIIA obejmuje guzy, które obejmują tylko najbardziej wewnętrzne warstwy, ale rozprzestrzeniły się do trzech do sześciu węzłów chłonnych (T1, N2, M0, dowolne G, w dowolnym miejscu) lub guzy, które rozprzestrzeniły się do mięśnia, a także do jednego do dwóch węzłów chłonnych ( T2, N1, M0, dowolne G, dowolna lokalizacja).
- Etap IIIB: Guzy te obejmują guzy, które rozprzestrzeniły się poza najbardziej wewnętrzne tkanki i obejmują węzły, w tym guzy T4a, N0-1, M0, T3, N1, M0 i T2-3, N2, M0.
Etap IV: Rak płaskonabłonkowy dzieli się na stadium IVA i IVB. Guzy te mogą mieć dowolny stopień i dowolną lokalizację.
- Etap IVA: Nowotwory w stadium IVA mogą obejmować wiele węzłów chłonnych i rozprzestrzeniać się do struktur w pobliżu przełyku, ale nie do odległych regionów. Obejmują one guzy zdefiniowane jako T4a, N2, M0, dowolne G, dowolna lokalizacja; T4b, N0-2, M0, dowolne G, dowolna lokalizacja; i T1-4, N3, M), dowolne G, dowolne miejsce.
- Etap IVB: Guzy te, w przeciwieństwie do wcześniejszych stadiów, rozprzestrzeniły się na odległe obszary ciała (T1-4, N0-3, M1, dowolne G, dowolna lokalizacja).
Ekranizacja
Testy przesiewowe w kierunku raka to te, które są wykonywane na osobach, które nie mają żadnych objawów choroby (jeśli występują objawy, przeprowadza się testy diagnostyczne).
Obecnie nie ma testu przesiewowego na raka przełyku, który byłby ogólnie dostępny.
Ponieważ ryzyko raka przełyku jest podwyższone u osób z przełykiem Barretta, niektórzy lekarze zalecają okresowe badania przesiewowe z endoskopią. Pomysł polega na tym, że wykrycie dysplazji (nieprawidłowych komórek), szczególnie wczesne wykrycie ciężkich przypadków, może pozwolić na leczenie w celu usunięcia nieprawidłowych komórek w stadium przedrakowym.
To powiedziawszy, jak dotąd nie ma dowodów na to, że badania przesiewowe zmniejszają śmiertelność z powodu raka przełyku. Jednocześnie badania przesiewowe mogą powodować uszkodzenia, takie jak krwawienie, perforacja przełyku lub inne problemy. Istnieje nadzieja, że przyszłość przyniesie dowody, które pomogą określić, czy wskazane jest badanie przesiewowe osób wysokiego ryzyka.
Jakie są metody leczenia raka przełyku?