
Zawartość
- Chirurgia szyi z powodu objawów radikulopatii
- Artroplastyka dysku - czy należy zachować ruch w kręgosłupie?
- Artroplastyka dysku vs. wspólne operacje szyi
- Przednia dyscektomia szyjki macicy z i bez fuzji
- Przednia dyscektomia szyjki macicy z fuzją
- Czy powinieneś zgodzić się na Fusion?
- Laminoforaminotomia z powodu objawów radikulopatii szyjki macicy
- Korzyści z dostępu tylnego do operacji szyi
Radikulopatia szyjki macicy to stan, w którym jeden lub więcej korzeni nerwu rdzeniowego w szyi ulega podrażnieniu lub ucisku. Może to być spowodowane przepukliną dysku, zapaleniem stawów kręgosłupa lub zwężeniem lub innymi schorzeniami.
Korzenie nerwów rdzeniowych to wiązki włókien nerwowych, które wychodzą z głównego rdzenia kręgowego. Po obu stronach na każdym poziomie rdzenia kręgowego. Od korzenia nerwy obwodowe rozgałęziają się do wszystkich obszarów ciała, przekazując informacje dotyczące wrażeń oraz ruchu.
Chirurgia szyi z powodu objawów radikulopatii

Czy potrzebujesz operacji z powodu radikulopatii szyjki macicy?
Krótka odpowiedź brzmi może, chociaż według przeglądu radykulopatii szyjki macicy z 2011 r., Opublikowanego przez Hospital for Special Surgery (w ich czasopiśmie) przez większość czasu, pacjenci czują się lepiej bez niej.
Autorzy podają, że zarówno bierne, jak i aktywne terapie niechirurgiczne mogą pomóc pacjentom uniknąć zabiegów inwazyjnych. Ale, jak mówią, operacja może być konieczna, gdy twojej radikulopatii towarzyszy upośledzenie ruchu lub osłabiający ból, który nie reaguje ani na leczenie zachowawcze, ani na upływ czasu. Autorzy przyznają, że inne powody, dla których warto poddać się operacji, to sytuacja, w której objawy radikulopatii powodują kalectwo, a szyja również jest niestabilna.
Jeśli którykolwiek z tych scenariuszy opisuje twoje doświadczenie, możesz chcieć wiedzieć, jakie rodzaje operacji są często wykonywane u osób z radikulopatią szyjki macicy. Wspomniany powyżej przegląd opisuje dwa rodzaje zabiegów inwazyjnych. Obejmują one dekompresję przednią szyjki macicy (ACD) i jej wariant z fuzją (ACDF) oraz tylną laminoforaminotomię szyjki macicy.
Trzeci rodzaj operacji - endoprotezoplastyka dysku - jest nowszy, ale obiecujący. Porozmawiamy o tym dalej.
Artroplastyka dysku - czy należy zachować ruch w kręgosłupie?

Artroplastyka krążka międzykręgowego, jedna z wielu nazw nadanych chirurgii wymiany krążka międzykręgowego, jest nowszym rodzajem zabiegu mającego na celu zmniejszenie objawów radikulopatii. Jest stosowany częściej w szyi niż w dolnej części pleców, chociaż produkcja sztucznych dysków dla dolnej części pleców to również prężny przemysł. Być może przyczyną większej ilości endoprotezoplastyki krążka na szyi niż w dolnej części pleców jest to, że szyja nadaje się do przedniej lub przedniej metody preferowanej przez wielu chirurgów (omówiono to bardziej szczegółowo w następnej sekcji. )
Jak sama nazwa wskazuje, w procedurze wymiany dysku wkładana jest proteza mająca naśladować kształt i funkcję naturalnego dysku w celu zastąpienia tego, który się zużył. Oczywiście stary dysk jest usuwany, a obszar czyszczony przed włożeniem sztucznego.
Artroplastyka dysku nazywana jest również „operacją kręgosłupa z zachowaniem ruchu”. Bardziej ugruntowane typy operacji zwykle obejmują stopienie obszaru, co eliminuje możliwość ponownego przesunięcia tego obszaru po zakończeniu procedury.
Ale przy sztucznym dysku ruch ma zostać zachowany. Ale w rzeczywistości uświadomienie sobie obiecanych korzyści związanych z zachowaniem ruchu nie jest niezawodne i możliwe, że możesz przejść tę operację i wyjść z niej bez poruszania szyją.
Podobnie jak w przypadku innych zabiegów kręgosłupa, wymiany krążków są stosowane w leczeniu radikulopatii szyjnej i bólu dyskogennego. Są również używane do operacji rewizyjnych.
Artroplastyka dysku vs. wspólne operacje szyi
Czy endoprotezoplastyka dysku jest lepszą opcją niż wypróbowane i prawdziwe procedury kręgosłupa?
Jury wciąż się nad tym nie zgadza, ale eksperci w Medscape donoszą, że od 2014 roku nie ma dowodów na to, że zachowanie ruchu - główna zaleta reklamowana przez zwolenników - skutkuje zapobieganiem lub redukcją zmian zwyrodnieniowych powyżej i poniżej miejsca operacji.
Ten typ zwyrodnienia nazywany jest zwyrodnieniem sąsiedniego segmentu lub ASD, a ryzyko jego wystąpienia jest kwestią sporną w przypadku innych rodzajów operacji. Zmniejszenie możliwości pojawienia się ASD w stawach powyżej lub poniżej pierwotnego miejsca zrośnięcia kręgosłupa jest, zdaniem zwolenników wymiany krążka międzykręgowego, powodem, dla którego w pierwszej kolejności opracowano endoprotezoplastykę krążka międzykręgowego.
Od tego czasu pojawiło się więcej opracowań badawczych i recenzji badań. Badanie dotyczące długoterminowych skutków endoprotezoplastyki krążka międzykręgowego opublikowane w numerze z lutego 2017 r Kręgosłup stwierdzili, że po 7 i 10 latach od zabiegu urządzenia nadal działały, a wynik endoprotezoplastyki był porównywalny z wynikami konwencjonalnej procedury ACDF w przypadku objawów radikulopatii w tym samym czasie.
Inne badanie przeprowadzone przez Shangguan, opublikowane w marcu 2017 r PLoS One, wykazali, że endoprotezoplastyka krążka skraca czas operacji, a także zapewnia lepszy zakres ruchu w miejscu operacji.
Oprócz tych dwóch miar, wyniki operacji wymiany krążka międzykręgowego były podobne lub porównywalne z wynikami ACDF, ale nie lepsze. Środki takie obejmują utratę krwi podczas zabiegu, ocenę bólu szyi i ramion po operacji oraz problemy zwane „zdarzeniami niepożądanymi”, które pojawiają się później, także po operacji.
I wreszcie, czasami nie jest to tak proste, jak wymiana tylko jednej płyty. Często osoby z radikulopatią szyjki macicy lub dyskogennym bólem wymagają naprawy na więcej niż jednym poziomie.
Metaanaliza z 2017 r. Opublikowana w European Spine Journal którzy porównali endoprotezoplastykę krążka międzykręgowego z ACDF na dwóch sąsiadujących poziomach, stwierdzili, że procedury są prawie równe pod względem większości wyników chirurgicznych. To powiedziawszy, zakres ruchu pacjentów był nieco lepszy u tych, którym wymieniono dyski. Jednak nawet przy tych wynikach autorzy ostrzegają, że stosowanie wymiany krążka międzykręgowego na więcej niż jednym poziomie kręgosłupa jest uważane za „kontrowersyjne”.
Przednia dyscektomia szyjki macicy z i bez fuzji
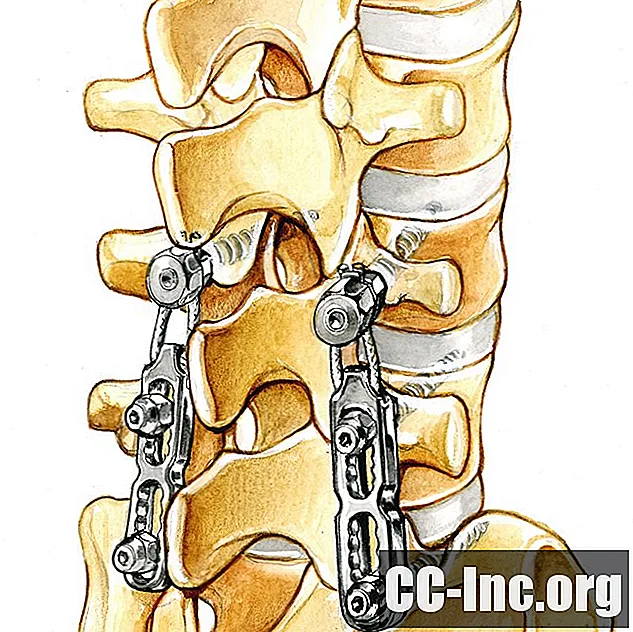
Pierwszym i prawdopodobnie najczęstszym zabiegiem chirurgicznym z powodu objawów radikulopatii szyjki macicy jest odbarczenie przedniej części szyjki macicy, czyli ACD. Podczas tej operacji dysk jest usuwany, aby zmniejszyć nacisk na korzeń nerwu rdzeniowego.
Jak omówimy poniżej, fuzja jest również wykonywana za pomocą ACD iw tym przypadku akronim to ACDF.
Discektomia przednia szyjki macicy to zabieg, w którym chirurg nacina szyję od przodu (dokładnie w okolicy gardła), aby dotrzeć i usunąć uszkodzony materiał krążka międzykręgowego. W przedniej discektomii szyjnej mięśnie szyi są odsunięte, aby odsłonić kilka struktur, a mianowicie tchawicę, przełyk, dysk i kości kręgosłupa.
Autorzy wspomnianego wcześniej przeglądu twierdzą, że na ogół chirurdzy preferują dostęp przedni, ponieważ zapewnia im najlepszą możliwość przywrócenia naturalnego łuku szyi, ustabilizowania kręgosłupa i przewidywalnej dekompresji korzenia nerwu rdzeniowego.
Przednia dyscektomia szyjki macicy z fuzją
Dekompresję przednią szyjki macicy przeprowadza się z fuzją i bez niej, ale większość chirurgów woli ją stosować.
To powiedziawszy, decyzja „łączyć czy nie łączyć” w przypadku 1- lub 2-stopniowych operacji ACD jest tematem kontrowersyjnym wśród specjalistów od kręgosłupa. Badanie z 2017 r. Opublikowane w Journal of Neurosurgery: Spine stwierdzili, że im więcej poziomów jest dekompresowanych i łączonych, tym większe jest ryzyko pooperacyjnego bólu szyi i ramion, a także innych problemów.
Zdaniem autorów wstawienie sprzętu, tj. Płytek, klatek, śrub i tym podobnych, może zwiększyć szanse na udaną fuzję. Autorzy twierdzą również, że sprzęt może pomóc zmniejszyć problemy z postawą (w szczególności kifozę), a także niektóre rodzaje powikłań po przeszczepie kości.
Ogólnie rzecz biorąc, jeśli zespolony jest więcej niż jeden poziom, chirurg użyje przedniej płytki. Ma to na celu zapewnienie bezpieczeństwa i powodzenia procedury.
Ale komplikacje mogą się zdarzyć i zdarzają się. W takim przypadku lekarz może zasugerować usunięcie starego sprzętu z gabinetu ACDF, co będzie wymagało kolejnej inwazyjnej procedury.
Czy powinieneś zgodzić się na Fusion?
To trudne pytanie, które zależy od wielu czynników. Ponownie, jeśli twój chirurg operuje na więcej niż jednym ciągłym poziomie kręgosłupa, odpowiedź może brzmieć tak. Ale przegląd literatury z 2012 roku opublikowany w Otwórz dziennik ortopedyczny stwierdzono minimalną różnicę między wynikami z ACD i ACDF. Ci sami badacze znaleźli tylko ograniczone dowody na to, że fuzja razem z operacją ACD (tj. ACDF) zapewnia lepsze wyniki chirurgiczne niż pełne ACD.
Najlepiej dokładnie omówić dostępne opcje z chirurgami i uzyskać drugą opinię, jeśli masz pytania lub wątpliwości dotyczące tej ważnej decyzji.
Wymiana dysku czy fuzja kręgosłupa?Laminoforaminotomia z powodu objawów radikulopatii szyjki macicy

Kolejna najczęstsza operacja radikulopatii szyjki macicy, zwana tylną laminoforaminotomią szyjki macicy, obejmuje dostęp tylny lub tylny.
Zanim uciekniesz od tego przerażająco wyglądającego terminu, podzielmy go na części, aby zrozumieć, na czym polega procedura. Jak już omówiliśmy, tylne odnosi się do podejścia od tyłu, a szyjka macicy odnosi się do szyi. Przyrostek –otomia oznacza nacięcie, ale niekoniecznie usunięcie.
Pojęcia „lamino” i „foramino” odnoszą się do obszarów kręgosłupa i / lub kręgosłupa.
- Blaszka jest częścią pierścienia kostnego z tyłu pojedynczego kręgu. Blaszka rozciąga się za wyrostkiem poprzecznym po jednej stronie kręgu, do podstawy, po tej samej stronie, wyrostka kolczystego z tyłu.
- Termin foramina oznacza dziurę, a mówiąc o kręgosłupie, odnosi się do otworów po obu stronach kręgosłupa na każdym poziomie, wykonanych przez pary sąsiednich, ułożonych w stos (1 górny i 1 dolny) kręgów. Otwór jest domem dla korzenia nerwu rdzeniowego, a blaszka jest częścią pojedynczej kości, która tworzy dach i podłogę otworu.
Podsumowując ponownie, termin laminoforaminotomia tylna szyjki macicy jest procedurą, w której chirurg wchodzi przez kark, aby naciąć, ale niekoniecznie usunąć, jeden, dwa lub oba te obszary kręgosłupa; byłaby to blaszka, która znajduje się w tylnej części pojedynczej kości, a także jeden lub więcej otworów z boku.
Ta procedura ma na celu zwolnienie nerwów. Celem operacji jest umożliwienie swobodnego przejścia nerwów przez otwór. Usunięcie materiału kostnego z blaszki i / lub otworu powoduje, że kręgosłup jest „zdekompresowany”.
Korzyści z dostępu tylnego do operacji szyi
Korzyści płynące ze stosowania podejścia tylnego polegają na tym, że fuzja na ogół nie jest konieczna, a chirurg może utrzymać dobrą równowagę i wyrównanie kręgosłupa.
Wadą jest to, że ilość dekompresji, którą można wykonać podczas takiej operacji, jest ograniczona. W konsekwencji, zgodnie z przeglądem, o którym mowa powyżej, najlepszym zastosowaniem w przypadku dostępu tylnego może być usunięcie miękkich fragmentów krążka, które powodują zwężenie nerwowo-toramalne kręgosłupa, stan, który może i powoduje radikulopatię szyjki macicy.
Jeśli chodzi o to, wybór zabiegu chirurgicznego ma więcej wspólnego z preferowaną techniką chirurga i możliwością utrzymania wyrównania kręgosłupa i równowagi w trakcie i po zabiegu, podsumowuje się przegląd.