
Zawartość
Istnieje wiele powikłań pozajelitowych, które mogą wystąpić przy nieswoistym zapaleniu jelit (IBD), w tym zapalenie stawów, choroby wątroby, zaburzenia odżywiania, niedokrwistość i choroby skóry. Zaburzenia skóry są dość powszechnym problemem i mogą dotyczyć nawet 25 procent osób z nieswoistym zapaleniem jelit. Jednym z rodzajów chorób skóry, które mogą wystąpić u pacjentów z nieswoistym zapaleniem jelit, jest piodermia zgorzelinowa.Możliwe, że osoba z piodermią zgorzelinową zostanie początkowo błędnie zdiagnozowana, jeśli pracownicy służby zdrowia badający zmiany na skórze nie połączą jej z nieswoistym zapaleniem jelit. Może to oznaczać, że zastosowane na początku leczenie nie jest skuteczne. Dlatego tak ważne jest, aby osoby z nieswoistym zapaleniem jelit zapętlały się u gastroenterologa z nowymi problemami, nawet jeśli początkowo wydają się niezwiązane z chorobą przewodu pokarmowego. Konieczna może być konsultacja ze specjalistą z nieswoistym zapaleniem jelit lub dermatologiem z doświadczeniem w leczeniu pacjentów z nieswoistym zapaleniem jelit, aby postawić prawidłową diagnozę i rozpocząć leczenie.
To zdjęcie zawiera treści, które niektóre osoby mogą uznać za graficzne lub niepokojące.
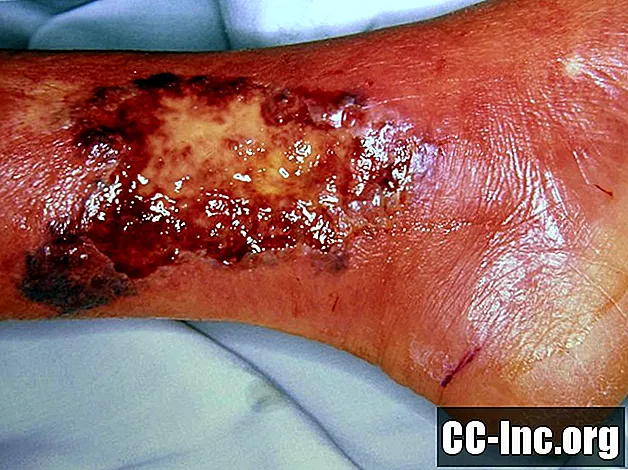
Przegląd
Piodermia zgorzelinowa to choroba skóry, która dotyka około 5 procent osób z wrzodziejącym zapaleniem jelita grubego i około 1 procent osób z chorobą Leśniowskiego-Crohna. Niektóre z innych chorób związanych z piodermią zgorzelinową obejmują reumatoidalne zapalenie stawów, dyskrazję krwi szpikowej i zapalenie wątroby. Pyoderma gangrenosum może najpierw pojawić się jako pęcherz, czerwony guzek lub krosta i może wyglądać tak, jakby mogła się wyleczyć sama. Jednak zmiana nie goi się i ostatecznie tworzy wrzód. Wrzody mogą pojawiać się pojedynczo lub w grupie i zwykle występują na kończynach, ale częściej pojawiają się na nogach niż na ramionach.
Jak to się zaczyna
Piodermia zgorzelinowa może pojawić się szybko w miejscu wcześniejszego niewielkiego urazu skóry, takiego jak zadrapanie, ukłucie lub skaleczenie. Otaczająca skóra pęka i szybko tworzy się wrzód. Wrzody piodermii zgorzelinowej mają unikalne fioletowawe, niewyraźne krawędzie. Są również dość bolesne, a także wolno goją się. Lekarze nie są pewni, co powoduje piodermię zgorzelinową, ale przypuszczają, że może to być stan autoimmunologiczny, ponieważ jest powiązany z innymi chorobami autoimmunologicznymi.
Jak Pyoderma Gangrenosum odnosi się do IBD
Aż 50 procent przypadków piodermii zgorzelinowej występuje u osób z jedną postacią IBD. Czasami występowanie tych wrzodów odpowiada aktywnemu zaostrzeniu nieswoistego zapalenia jelit i może odpowiadać, gdy pierwotne IBD jest skutecznie leczone. Wydaje się jednak, że inne przypadki nie są bezpośrednio związane z aktywnością choroby, a piodermia zgorzelinowa może rozpocząć się lub nawet pogorszyć, gdy nieswoiste zapalenie jelita grubego jest spokojne.
Leczenie
W celu potwierdzenia diagnozy piodermii zgorzelinowej za pomocą testów diagnostycznych można skonsultować się z dermatologiem. Wrzody mogą być pobierane i hodowane w celu zbadania infekcji, a biopsje mogą być pobierane i testowane w celu wykluczenia innych przyczyn. Ponieważ pioderma gangrenosum nie jest w rzeczywistości wywoływana przez bakterie, antybiotyki mogą nie być skuteczne jako leczenie.
Mniejsze wrzody piodermii zgorzelinowej można leczyć:
- Bandażowanie kompresyjne
- Kremy lub zastrzyki steroidowe
- Doustne antybiotyki przeciwzapalne
- Opatrunki kremu lub hydrokoloidów ze srebrną sulfadiazyną
Większe wrzody, których leczenie oporne może wymagać intensywniejszej terapii:
- Steroidy
- Cyklosporyna
- Cyklofosfamid
- Metotreksat
- Maść z takrolimusem
Podsumowanie
Jeśli masz podejrzaną zmianę lub taką, która się nie zagoi, jak najszybciej skontaktuj się z lekarzem pierwszego kontaktu lub gastroenterologiem w celu ewentualnego skierowania do dermatologa. Specjalista dermatolog, najlepiej taki, który ma doświadczenie z innymi pacjentami z nieswoistym zapaleniem jelit, może prawidłowo zdiagnozować i leczyć tę chorobę skóry.